文章信息
- 陈鹏陈鹏, 曹武奎曹武奎
- CHEN Peng, CAO Wu-kui
- 热毒清对肝衰竭肠源性内毒素血症的影响
- Effect of Reduqing to intestinal endotoxemia in hepatic failure
- 天津中医药, 2017, 34(2): 94-98
- Tianjin Journal of Traditional Chinese Medicine, 2017, 34(2): 94-98
- http://dx.doi.org/10.11656/j.issn.1672-1519.2017.02.07
-
文章历史
- 收稿日期: 2016-10-11
肝衰竭(HF)又称为重型肝炎,是多种因素引起的严重肝脏损害,导致其合成、解毒、排泄和生物转化等功能发生严重障碍或失代偿,出现以凝血功能障碍、黄疸、肝性脑病、腹水等为主要表现的一组临床症候群。近年来,中国肝衰竭发病中,急性和亚急性肝衰竭呈减少趋势,慢加急性肝衰竭和慢性肝衰竭呈增加趋势[1]。在肝衰竭的发病过程中,肠源性内毒素血症(IETM)不仅诱导了肝衰竭的发生,而且与肝性脑病、原发性(自发性)腹膜炎等致死性并发症的形成有密切关系[2-3]。目前针对肝衰竭IETM的治疗尽管取得了一定的进展,但国内外至今尚无一种疗效显著、不良反应低、价格低廉的药物[4],因此,笔者用中医辨证与西医辨病相结合的思路,立法处方,研制出“热毒清”制剂,经肝损伤大鼠模型证实,具有抗内毒素、抗脂质氧化和保护肝细胞作用,而且能调节肠道菌群失调,可作为治疗肝衰竭IETM的方法之一,被称为“体内血液净化”,与“人工肝”并称为“体内外血液净化”[5]。下面,笔者将评价“热毒清”在临床治疗肝衰竭IETM当中的疗效。
1 资料与方法 1.1 病例选择 1.1.1 肝衰竭组本组50例肝衰竭(重型肝炎)患者系2012年12月-2014年10月住院患者,其中男36例,女14例;年龄在20~61岁之间,平均年龄(42±12)岁;流行病学史:其中12例有肝炎病史;8例有肝炎接触史;4例有输血或使用血制品史;另外26例流行病学史不详;病原学分型单纯甲型肝炎1例;单纯戊型肝炎6例;单纯乙型肝炎32例;乙+丙型肝炎1例;乙+戊型肝炎8例;不明原因肝炎2例;急性肝衰竭7例;亚急性肝衰竭28例;慢加(急性)亚急性慢性肝衰竭、慢性肝衰竭共15例。符合入选标准的病例均纳入研究。
1.1.1.1 入选标准肝衰竭患者入选标准按2012年12月中华医学会感染病学分会肝衰竭与人工肝学组、中华医学会肝病学分会重型肝病与人工肝学组制定的《肝衰竭诊治指南》诊断标准执行[1]:
1)急性肝衰竭:急性起病,2周内出现Ⅱ度及以上肝性脑病(按Ⅳ度分类法划分)并有以下表现者:(1)极度乏力,有明显厌食、腹胀、恶心、呕吐等严重消化道症状;(2)短期内黄疸进行性加深;(3)出血倾向明显,血浆凝血酶原活动度(PTA)≤40%(或INR≥1.5),且排除其他原因;(4)肝脏进行性缩小。
2)亚急性肝衰竭:起病较急,2~26周出现以下表现者:(1)极度乏力,有明显的消化道症状;(2)黄疸迅速加深,血清总胆红素(TBil)大于正常值上限10倍或每日上升≥17.1 μmol/L;(3)伴或不伴有肝性脑病;(4)出血倾向明显,PTA≤40%(或INR≥1.5)并排除其他原因者。
3)慢加急性(亚急性)肝衰竭:在慢性肝病基础上,短期内发生急性或亚急性肝功能失代偿的临床症候群,表现为:(1)极度乏力,有明显的消化道症状;(2)黄疸迅速加深,血清TBil大于正常值上限10倍或每日上升≥17.1mol/L;(3)出血倾向,PTA≤40%(或INR≥1.5),并排除其他原因者;(4)失代偿性腹水;(5)伴或不伴有肝性脑病。
4)慢性肝衰竭:在肝硬化基础上,肝功能进行性减退和失代偿:(1)血清TBil明显升高;(2)白蛋白明显降低;(3)出血倾向明显,PTA≤40%(或INR > 1.5),并排除其他原因者;(4)有腹水或门静脉高压等表现;(5)肝性脑病。
1.1.1.2 排除标准1)妊娠或哺乳期妇女;2)原发性肝癌患者。3)合并其他严重的全身性疾病和精神病患者。4)抗HIV阳性者。5)近3个月内曾参加其他临床试验者。6)入组时即合并下述2种以上(含2种)并发症者:包括脑水肿、严重感染(包括感染性休克、深部真菌感染)、Ⅰ型肝肾综合征、急性消化道大出血等。
1.1.2 对照组急性肝炎患者50例,系2012年12月-2014年10月住院患者。其中男34例,女16例;年龄在23~59岁之间,平均年龄(40±11)岁;流行病学史:有肝炎接触史14例;有输血史或使用血制品史6例;流行病学史不详30例;病原学分型:单纯甲型肝炎5例;单纯乙型肝炎20例;单纯戊型肝炎10例;不明原因肝炎15例。
1.1.3 健康组共30例,均系2012年12月-2014年10月期间就职于本院职工。其中男18例,女12例;年龄在26~58岁之间,平均年龄(39±10)岁;流行病学史:既往无急、慢性肝炎病史,肝功能检测正常。
1.2 实验室检查 1.2.1 血浆内毒素(ET)定量测定 1.2.1.1 标本采集采用干燥无热原肝素试管采集清晨空腹肘静脉血3~5 mL,2 h内分离血清,置于-70 ℃冻存待成批测定,治疗前、治疗后4周检测。
1.2.1.2 检测方法采用鲎试剂基质显色法,试剂及标准品由上海医学化验所提供,鲎试验(limulus lysate test)采用鲎试剂与鲎三肽的偶氮基质显色法检测,其中血浆ET超过30 ng/L诊断内毒素血症(ETM)。
1.2.2 血浆过氧化脂质(LPO)采用硫化巴比妥酸法,应用紫外751分光光度仪检测,试剂盒由上海工硕生物技术有限公司提供。
1.2.3 血清肿瘤坏死因子α(TNF-α)采用酶联免疫吸附测定(ELISA)法,应用全自动酶联免疫检测仪检测,试剂由上海源叶生物科技有限公司提供。
1.2.4 总胆红素(TBIL)采用重氮法,应用TBA-120FR生化自动分析仪检测,试剂由日本和光纯药工业株式会社提供,正常值0~17.1 μmol/L。
1.3 治疗方法及分组 1.3.1 基础治疗所有肝衰竭组患者均给予肝衰竭基础治疗方案,严格卧床休息,保证热量供应,维持水、电解质及酸碱平衡;静脉点滴促肝细胞生长素、谷胱甘肽、胸腺肽等药物保肝治疗;
1.3.2 “体外血液净化”治疗肝衰竭组患者根据病情采用血浆置换、血液滤过和血液滤过透析、血液透析吸附等人工肝支持治疗方法。
1.3.3 “体内血液净化”治疗经动物实验验证有效的中药制剂“热毒清”,被称为“体内血液净化”。该制剂由天津医药研究所加工精制为单药颗粒剂,“热毒清”制剂由生大黄12 g,赤芍12 g,丹参10 g,生地12 g,当归10 g,桃仁10 g,红花10 g,败酱草6 g,水牛角粉15 g等组成。按照饮食状况分别经口服、鼻饲或灌肠,如患者消化道症状较轻,尚能服药,采用口服给药;如患者消化道症状较重,频繁恶心、呕吐,伴腹胀、便秘,可采取鼻饲或灌肠,每日2次,每次将混合颗粒剂温开水冲调至200 mL。同时禁食或调整饮食,热量经静脉补充。
1.3.4 患者分组分组采用非随机法,根据患者要求是否联合应用“体内血液净化”治疗即应用“热毒清”及应用时间将患者分为3组。其中Ⅰ组患者单独应用“体外血液净化”治疗:包括血浆置换、血液滤过和血液滤过透析等,共16例,进行“体外血液净化”26次。Ⅱ组在应用“体外血液净化”前已应用“体内血液净化”治疗2~5次,共18例,进行“体外血液净化”治疗25次。Ⅲ组在应用“体外血液净化”治疗期间加用了“体内血液净化”治疗,共16例,给予“体外血液净化”治疗32次。3组疗程均为4周。3组患者在入组前性别、年龄、病种、“体外血液净化”次数等方面差异无统计学意义(P>0.05),见表 1。旨在观察不同的治疗方法以及治疗的时间早晚对疗效的影响。
| 组别 | 例数 | 年龄(x±s,岁) | 性别(例) | 病种(例) | 体外血液净化(x±s,次) | ||||
| 男 | 女 | 急性 | 亚急性 | 慢性 | |||||
| Ⅰ组 | 16 | 41.56±11.62 | 12 | 4 | 2 | 8 | 6 | 3.15±1.04 | |
| Ⅱ组 | 18 | 40.62±12.39 | 14 | 4 | 3 | 11 | 4 | 3.08±1.02 | |
| Ⅲ组 | 16 | 41.80±11.37 | 10 | 6 | 2 | 9 | 5 | 3.36±1.27 | |
试验所得数据采用SPSS 18.0统计分析软件分析,计量资料采用均数±标准差(x±s),组间比较采用单因素表示方差分析,组间两两比较采用SNK法(q检验),P < 0.05为差异有统计学意义。
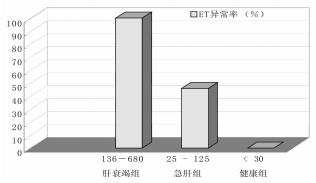
2 临床观察结果 2.1 肝衰竭患者血浆ET含量及ETM发生率50例肝衰竭患者ETM发生率100%,ET含量均在136 ng/L以上。50例对照组患者中27例ET在正常范围,ET < 30 ng/L;18例在30~100 ng/L之间;5例在100 ng/L以上。30例健康人ET含量均在正常范围。肝衰竭组与对照组比较,3组间差异有统计学意义(P < 0.01)。见表 2、图 1。
| 组别 | 例数 | ET范围(ng/mL) | ETM发生(例) | 异常率(%) |
| 肝衰竭组 | 50 | 136~680 | 50 | 100 |
| 对照组 | 50 | 25~125 | 23 | 46 |
| 健康组 | 30 | < 30 | 0 | 0 |
|
| 图 1 肝衰竭组、对照组和健康组ET异常率 Fig. 1 Abnormal rate of ET in liver failure group, acute hepatitis group and healthy group |
治疗前3组患者的ET、LPO、TNF-α和TBIL均明显升高,差异无统计学意义(P>0.05),具有可比性。治疗后3组患者ET、LPO和TBIL均较治疗前明显下降,差异有统计学意义(P < 0.01)。Ⅱ组患者TNF-α较治疗前明显下降,差异有统计学意义(P < 0.01)。其他两组患者TNF-α治疗前后差异无统计学意义(P>0.05)。治疗后Ⅱ组患者的ET、LPO和TNF-α较Ⅰ、Ⅲ组患者下降明显,差异有统计学意义(P < 0.01)。虽然Ⅱ组TBIL治疗后均值最低,但与其他两组比较差异无统计学意义(P>0.05)。见表 3、表 4、表 5、表 6。
| 组别 | 例数 | ET(ng/L) | LPO(mmo/L) | |||
| 治疗前 | 治疗后 | 治疗前 | 治疗后 | |||
| Ⅰ组 | 16 | 279.93±69.95 | 87.42±50.28** | 5.94±0.92 | 4.48±0.82** | |
| Ⅱ组 | 18 | 275.84±70.29 | 23.65±43.02** | 5.92±0.93 | 3.40±1.01** | |
| Ⅲ组 | 16 | 275.87±72.92 | 110.34±76.15** | 5.92±0.93 | 4.61±1.03** | |
| 注:治疗后Ⅱ组比较,**P < 0.01。 | ||||||
| 治疗后 | 对比组 | q值 | 组数a | P |
| ET | Ⅰ组与Ⅱ组 | 4.551 | 2 | < 0.01 |
| Ⅰ组与Ⅲ组 | -1.589 | 3 | > 0.05 | |
| Ⅱ组与Ⅲ组 | -6.186 | 2 | < 0.01 | |
| LPO | Ⅰ组与Ⅱ组 | 4.464 | 2 | < 0.01 |
| Ⅰ组与Ⅲ组 | -0.522 | 3 | > 0.05 | |
| Ⅱ组与Ⅲ组 | -5.001 | 2 | < 0.01 |
| 组別 | 例数 | TNF-a (pg/L) | TBIL (μmol/L) | |||
| 治疗前 | 治疗后 | 治疗前 | 治疗后 | |||
| Ⅰ组 | 16 | 5.73±3.41 | 5.68±0.91** | 395.40±122.30 | 236.42±92.15 | |
| Ⅱ组 | 18 | 5.68±2.69 | 4.25±1.32 | 397.45±120.76 | 202.27±82.07 | |
| Ⅲ组 | 16 | 5.00±2.84 | 5.36±0.86** | 397.77±118.95 | 270.37±79.12 | |
| 注:治疗后Ⅱ组比较,**P < 0.01。 | ||||||
| 治疗后 | 对比组 | q值 | 组数 | P |
| TNF-α | Ⅰ组与Ⅱ组 | 5.911 | 2 | < 0.01 |
| Ⅰ组与Ⅲ组 | 1.285 | 3 | > 0.05 | |
| Ⅱ组与Ⅲ组 | -4.588 | 2 | < 0.01 |
Ⅰ、Ⅲ组患者的病死率为75%、68.75%,Ⅱ组患者病死率为44.44%,虽然与Ⅰ、Ⅲ组患者病死率比较明显下降,但差异无统计学意义(P>0.05)。见表 7。
| 组别 | 例数 | 存活(例) | 死亡(例) | 病死率(%) |
| Ⅰ组 | 16 | 4 | 12 | 75 |
| Ⅱ组 | 18 | 10 | 8 | 44.44 |
| Ⅲ组 | 16 | 5 | 11 | 68.75 |
临床观察显示,重型肝炎患者出现IETM的发生率高达93.3%~100%[6]。在肝衰竭发病机制方面,免疫损伤、肠道细菌易位和循环障碍是肝衰竭的3个主要发病机制,其中内毒素介导的“内毒素-巨噬细胞-细胞因子风暴”被认为是整个作用机制的核心[7]。而当前大量的研究证实在原发性损伤的基础上,脂多糖通过诱导巨噬细胞(主要是Kupffer细胞)释放TNFα、白介素-1、白介素-6等大量细胞因子与炎性递质,激发内毒素-炎性介质级联反应,从而造成大量肝细胞死亡和肝微循环障碍,进一步加重肝损伤,对肝脏形成“二次打击”,促进肝衰竭病情的发展[8-9]。综上所述,IETM参与肝衰竭发生和发展的整个过程,严重影响其预后,预防和控制IETM是成功治疗肝衰竭的关键。传统意义上的“体外血液净化”技术不能阻止或减少有害物质的继续产生和吸收,这也是目前肝衰竭IETM治疗的难点。
中医学认为,中医的“毒”与西医的“内毒素”有共同之处,且在临床和动物实验中证实,“热毒证”发生时血中内毒素水平明显升高[10],说明热毒内盛是ETM的病机基础。由于热毒内盛、热毒耗伤气阴形成热毒内盛、气阴两虚的局面,ETM所导致全身炎症反应综合征及多器官功能不全由此产生。由于热毒内盛、气阴两虚,使血中津液匮乏、血液黏稠、流速减慢,进而淤血停滞。现代医学的ETM病理变化中微循环障碍、弥散性血管内凝血与中医的“瘀血阻滞”的概念基本相同。因此将肝衰竭IETM的病机归纳为“热毒内盛、瘀血阻滞、气阴两虚”。因此,清热解毒、活血化瘀、益气养阴则是治疗大法。根据ETM的发生原因及病理机制特点,采用中医辨证与西医辨病相结合的思路,立法处方,研制出“热毒清”制剂,经动物实验证实,具有抗内毒素、抗脂质氧化和保护肝细胞作用,而且能调节肠道菌群失调[5],弥补了传统意义上“体外血液净化”技术不能阻止或减少有害物质的继续产生和吸收的缺陷,被称为“体内血液净化”。该方由生大黄、赤芍、丹参、生地、当归、桃仁、红花、败酱草、水牛角粉等组成。现代药理研究表明,清热解毒中药可以保护线粒体结构及活力,防止内毒素所致的过氧化损伤[11]。通里攻下药使肠中内毒素排出加快,减少肠壁对内毒素的吸收[12]。益气养阴中药有较强的抗内毒素作用,主要是通过激活网状内皮吞噬系统提高机体对内毒素的吞噬、降解和清除能力[13]。方中生大黄有效地抑制肠道细菌的生长,减少细菌代谢所产生的内毒素,同时增加肠蠕动,荡涤肠道污物,减少内毒素的吸收,保护肠道屏障[14];丹参、赤芍、桃仁、红花等可清热凉血、活血化瘀,改善微循环,提高网状内皮系统功能,以清除内毒素,其中丹参有拮抗内毒素的作用[15];生地可养阴润燥,能明显改善血瘀证大鼠血液流变学相关指标,具有改善微循环的作用,并对肠黏膜有一定的保护作用[16-17];水牛角粉为角质蛋白,除有清热解毒的作用外,现代医学研究证实其尚有抗脂质氧化的作用,使过氧化速率降低,减少氧自由基的损害,起到了保护肝细胞,同时稳定血管内环境的作用。
对50例肝衰竭患者的临床研究中证实,“体内外血液净化”疗法,无论单用还是联合应用,对改善患者ETM、减轻患者肝细胞炎症损伤均有明显作用,而“体内血液净化”制剂“热毒清”早期治疗,对更好地降低ET,减轻由其诱导的LPO和TNF-α释放,减轻肝损伤有积极作用,早期应用对降低患者病死率也有积极意义。这也体现了中医既病防变思想的独特重要性,肝衰竭如治疗不当或治疗不及时,极易引发一系列的并发症,而肝衰竭患者最终多死于并发症,故预防或延缓其并发症的出现在肝衰竭的治疗中显得尤为重要。既病防变思想是中医“治未病”学说的重要组成部分,在预防肝衰竭传变及恶化等方面具有诸多特色及优势,从现代医学的角度来看,其对于防治并发症、缩短疗程、改善预后均有积极的指导作用[18]。
综上所述,肝衰竭病情凶险、病死率高、预后差,而IETM是发病过程中的关键因素,针对单纯应用传统意义上的“体外血液净化”技术不能阻止或减少有害物质的继续产生和吸收,笔者运用中医辨证论治的思想,研制出的“体内血液净化”制剂“热毒清”弥补了这一缺陷,结合既病防变思想的理论基础,早期给予“热毒清”,遏制肠源性内毒素的产生和吸收,减少多种活性物质的释放,减轻肝细胞炎症损伤及减少并发症的出现,并联合“体外血液净化”等综合疗法将可能成为肝衰竭治疗的必然趋势。
| [1] | 中华医学会感染病学分会肝衰竭与人工肝学组, 中华医学会肝病学分会重型肝病与人工肝学组. 肝衰竭诊治指南(2012年版)[J]. 中华临床感染病杂志, 2012, 5 (6): 321–327. |
| [2] | Shawcross DL, Sharifi Y, Canavan JB, et al. Infection and systemic inflammation, not ammonia, are associated with Grade3/4 hepatic encephalopathy, but not mortality in cirrhosis[J]. J Hepatol, 2011, 54 (4): 640–649. DOI:10.1016/j.jhep.2010.07.045 |
| [3] | Bellot P, Franc SR, Such J. Pathological bacterial translocation in cirrhosis:pathophysiology, diagnosis and clinical implications[J]. Liver lnt, 2013, 33 (1): 31–39. DOI:10.1111/liv.2012.33.issue-1 |
| [4] | 孟惠茹, 韩惠芬, 李雪梅. 内毒素血症病机及中西医结合治疗研究进展[J]. 中国药业, 2010, 19 (24): 84–86. |
| [5] | 陈鹏, 曹武奎. 热毒清对急性肝损伤大白鼠内毒素血症的影响[J]. 天津中医药, 2013, 4 (30): 228–231. |
| [6] | 徐道振. 病毒性肝炎临床实践[M]. 北京: 人民卫生出版社, 2006: 266-271 |
| [7] | Verbeke L, Nevens F, Laleman W. Bench-to-beside review:Acute-on-chronic liver failure-linking the gut, liver and systemic circulation[J]. Critical Care, 2011, 15 (5): 233–243. DOI:10.1186/cc10424 |
| [8] | Han DW. Intestinal endotoxemia as a pathogenetic mechanism in liver failure[J]. World Gastroenterol, 2002, 8 (6): 961–965. DOI:10.3748/wjg.v8.i6.961 |
| [9] | 李俊峰, 段钟平. 慢加急性肝衰竭:从病理生理到临床实践[J]. 临床肝胆病杂志, 2013, 29 (9): 641–644. |
| [10] | 王今达. 内毒素性多器官功能衰竭的发病机理的新概念及防治措施新理实验研究[J]. 中国危重病急救医学, 1989, 12 (6): 17. |
| [11] | Weinberg EG. Urbanization and childhood asthms. An African perspective[J]. J ournal of Allergyand Clinical Immanology, 200, 105 (2): 224–231. |
| [12] | AL-MoradiK, 崔仍强, 赵二鹏, 等. 大承气颗粒对肠源性内毒素血症所致SIRS/MODS的治疗作用[J]. 中国中西医结合外科杂志, 2005, 11 (4): 290–293. |
| [13] | 邓文龙, 王金兰. 中医解毒实质的研究及内毒素性疾病的中医药防治[J]. 中药药理与临床, 1992, 8 (4): 40. |
| [14] | 王幼黎, 路树强, 高举, 等. 肠道去污在全身炎症反应综合征患者炎症反应调节中的作用[J]. 中华危重病急救医学, 2015, 27 (6): 484–488. |
| [15] | 张茂成, 彭兵. 复方丹参注射液对阻塞性黄疸术后内毒素、内皮素及细胞因子的影响[J]. 中国药业, 2008, 17 (5): 9–10. |
| [16] | 赵润生, 张一昕, 苗冬雪, 等. 生地黄对血瘀模型大鼠血液流变性的影响[J]. 中药药理与临床, 2006, 22 (3, 4): 1123. |
| [17] | 房杰, 孙兰菊, 陈明慧. 鲜生地对大鼠肠源性内毒素血症防治作用的实验研究[J]. 陕西医学杂志, 2011, 40 (11): 1455–1456. |
| [18] | 毛德文, 龙富立, 邱华, 等. 既病防变思想在肝衰竭治疗中的运用[J]. 江苏中医药, 2008, 40 (10): 16–17. |
 2017, Vol. 34
2017, Vol. 34