文章信息
- 赵畅, 郑林林
- ZHAO Chang, ZHENG Linlin
- 老年带状疱疹后遗神经痛患者的护理对策分析
- Analysis of nursing countermeasures for elderly patients with postharvest neuralgia after herpes zoster
- 天津中医药, 2018, 35(10): 753-755
- Tianjin Journal of Traditional Chinese Medicine, 2018, 35(10): 753-755
- http://dx.doi.org/10.11656/j.issn.1672-1519.2018.10.10
-
文章历史
- 收稿日期: 2018-05-23
2. 武警后勤学院附属医院体检中心, 天津 300162
带状疱疹是由水痘-带状疱疹病毒引起的临床常见急性炎症性皮肤病,尤其在每年的春秋季节发病率较高。带状疱疹后遗神经痛发病机制较复杂,与患者年龄、免疫、病毒等密切相关,由于老年人群机体抵抗力、免疫力较差,因此较容易受带状疱疹病毒感染而发病。此病毒具有较高的亲神经性特点,可沿神经纤维走行而转移至皮肤,使受侵犯的神经和皮肤同时产生炎症,并伴强烈的神经痛,且神经痛与年龄呈正相关,所以老年患者神经痛感往往较明显,严重患者疼痛可达数月甚至数年而成为带状疱疹后遗神经痛,使患者产生严重的负面情绪,具体表现可有焦虑、抑郁、紧张、注意力不集中、暴躁等反应,严重影响日常生活作息和日常生活质量[1-2]。目前该病治疗主要以营养神经、抗病毒药物、物理治疗和镇痛为主[3-5]。到目前为止,带状疱疹后遗神经痛临床疗效仍不理想,因此对该类患者进行积极的治疗与护理探讨显得至关重要。笔者对本院2016年1月—2017年12月期间门诊收治的68例老年带状疱疹后遗神经痛患者实施综合护理干预,取得了较满意的效果,现报告如下。
1 资料与方法 1.1 一般资料随机选取本院2016年1月—2017年12月期间门诊收治的68例老年带状疱疹后遗神经痛患者作为研究对象,诊断标准参照2016年《带状疱疹后遗神经痛诊疗中国专家共识》[6]。并排除合并其他疼痛、精神疾患、认知障碍等患者。将入组患者按随机数字表法随机分为观察组和对照组各34例。观察组男20例,女14例,年龄63~75岁,平均年龄(67.2±5.4)岁,病程1~6个月,平均为(3.0±1.1)个月疼痛程度评分为(7.68±1.69)分。对照组男19例,女15例,年龄61~73岁,平均年龄(64.7±6.9)岁,病程1~6个月,平均为(2.8±0.9)个月,疼痛程度评分(7.55±1.58)分。两组患者一般资料组间比较,差异无统计学意义(P>0.05)。
1.2 方法 1.2.1 药物治疗两组均给予甲钴胺口服治疗(每次0.5 mg,3次/日),酌情口服泛昔洛韦抗病毒和神经妥乐平、加巴喷丁、普瑞巴林等常规镇痛药物治疗。
1.2.2 护理方法对照组给予常规护理,对患者进行疾病健康宣教和连续疼痛宣教指导的讲解;嘱咐按时服药、指导患者穿棉质的宽松衣服,并要求勤换洗、保持皮肤清洁干燥并保持指(趾)甲的适宜长度、避免抓挠引发二次感染等事项;对已经结痂的皮损区,要自然脱落避免撕裂;对于皮损感染,密切测量患者体温变化。观察组患者在对照组基础上给予综合护理干预,具体措施如下:1)心理护理。老年患者大多存在认知下降的情况,对自身疾病的预后了解不够充分,加之疼痛急骤猛烈,因此往往容易在心理上产生焦躁、恐惧等负面情绪,严重时甚至导致患者无法入睡、食欲下降,对疾病康复非常不利[7-8]。护理人员在开展工作时,要熟知患者疾病的情况和疼痛特点,了解患者的心理特征,有针对性地疏导负面情绪,让患者熟知自身疾病并树立战胜疾病的信念与决心。2)饮食护理。合理饮食可以提高老年人机体免疫力,在促进神经功能恢复、缓解疼痛、加速疾病康复等方面起着重要的作用。所以,护理人员在工作中,要对患者的饮食进行合理干预。鼓励患者饮食宜清淡、多样化,多食高蛋白、富含维生素的食物,注意营养均衡,忌食辛辣刺激类食物,必须保证每天能够摄入充足的营养[9]。3)疼痛护理。带状疱疹患者最典型的症状之一就是神经疼痛,疼痛往往比较剧烈,严重时常常导致患者无法正常入睡,直接影响患者康复。轻中度疼痛一般可采取非药物疗法,护理人员可教给患者缓解疼痛的方法,如呼吸镇痛法、松弛镇痛法、转移注意力镇痛法等,也可以使用红蓝光、中药熏蒸、针灸等方法。重度疼痛患者可指导使用加巴喷丁等镇痛药,谨慎单用催眠镇静药物[10]。
1.3 观察指标对两组患者护理效果进行统计对比。疼痛评分:采用视觉模拟评分法(VAS)进行评定(0~10分,0代表无痛,从0之后疼痛逐渐加重,10代表最严重的疼痛)。1)临床疗效:患者疼痛症状完全消失为痊愈,疼痛感明显减轻为显效,疼痛感无明显变化或减轻为无效。总有效率=(痊愈+显效)/总例数×100%。2)疼痛控制满意度和护理满意度:采用“量化护理满意度调查表”进行评价,分为非常满意、满意、不满意。总满意度=(非常满意+满意)/总例数×100%。3)日常生活质量:采用SF-36生活质量量表评价,评分越高表示生活质量越好。
1.4 统计学处理采用SPSS 18.0统计学软件进行处理,计量资料用均数±标准差(x±s)表示,组间比较采用两样本独立t检验,计数资料用构成比或率表示,组间比较采用χ2检验,以P<0.05表示差异有统计学意义。
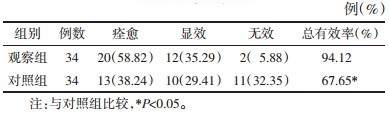
2 结果 2.1 两组患者临床疗效比较见表 1。
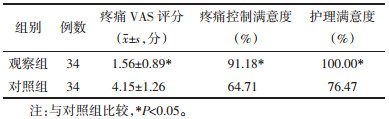
较见表 2。
|
见表 3。
带状疱疹是水疱-带状疱疹病毒所致,在免疫力低的人群初次感染此病毒后,临床上主要表现为水痘或呈隐匿性感染,病毒可持久地潜伏于脊髓后根神经节的神经元中。在各种诱发因素刺激下,潜伏的病毒再次被激活,生长繁殖,在皮肤上产生带状疱疹所特有的节段性水疱,伴随产生神经痛。由于老年人生理因素的特点,普遍机体抵抗力较差、免疫力下降,故而发生带状疱疹病毒感染的概率增高,临床症状表现为疼痛感明显,且患处多有神经痛或烧灼感,部分患者伴有轻度发热症状,持续时间长,疼痛程度严重。带状疱疹后遗神经痛是带状疱症并发症,常伴有持续的不同程度的发作性疼痛,对老年人生活质量带来严重影响[11]。
到目前为止,带状疱疹后遗神经痛的发病机制还没有彻底阐明,目前的治疗方法仍以改善或缓解疼痛为主。老年人患病后,由于长期剧烈疼痛可导致日常生活质量急剧下降,严重时可危及生命。有证据表明,临床上的常规护理措施较难起效,患者满意度偏低,如何提高带状疱疹后遗神经痛的临床护理水平,对老年患者预后具有重要的意义[12]。
本研究表明,观察组临床疗效总有效率高于对照组(P<0.05),说明综合护理措施具有良好的临床效果。综合护理措施能缓解老年患者疼痛症状,有利于疾病的康复。观察组疼痛评分明显低于对照组,疼痛控制满意度和护理满意度明显高于对照组(P<0.05),说明综合护理措施在明确改善患者带状疱疹后遗神经痛疼痛程度的同时又提高了护理满意度,进而极大鼓舞了护理团队的工作积极性,为持续保持良好的医护患沟通打下坚实的基础。观察组生理职能、生理功能、精神健康、健康活力和躯体疼痛等评分均高于对照组(P<0.05),说明综合护理措施可明显提高带状疱疹后遗神经痛老年人的日常生活质量。
综上所述,在临床治疗老年带状疱疹后遗神经痛患者中采用综合护理措施,可有效缓解患者疼痛症状,促使治疗效果得到明显改善,促进疾病尽早恢复。
| [1] | 杨二芳, 姚菊峰, 董怡, 等. 老年带状疱疹后遗神经痛的中西医护理研究进展[J]. 中西医结合护理, 2018, 4 (2): 91–94. |
| [2] | 曹桂娴, 李萍, 吴笛. 疼痛护理干预对带状疱疹后遗神经痛患者的影响[J]. 齐鲁护理杂志, 2018, 24 (1): 34–36. DOI:10.3969/j.issn.1006-7256.2018.01.013 |
| [3] | 王俊霞. 中医针灸治疗带状疱疹后遗神经痛的临床效果观察[J]. 糖尿病天地, 2018, 15 (2): 79. DOI:10.3969/j.issn.1672-7851.2018.02.059 |
| [4] | 李祺, 王裕生, 刘志晓. 神经妥乐平对带状疱疹病毒感染后遗神经痛患者的疗效及安全性[J]. 山东医药, 2018, 58 (1): 86–88. DOI:10.3969/j.issn.1002-266X.2018.01.029 |
| [5] | 王远志, 蒙秉新, 谭茜. 加巴喷丁胶囊联合小剂量泼尼松对带状疱疹神经痛患者免疫功能及疼痛物质的影响[J]. 药物评价研究, 2018, 41 (1): 109–113. |
| [6] | 带状疱疹后遗神经痛诊疗共识编写专家组. 带状疱疹后遗神经痛诊疗中国专家共识[J]. 中国疼痛医学杂志, 2016, 22 (3): 161–167. DOI:10.3969/j.issn.1006-9852.2016.03.001 |
| [7] | 翁艺真, 林美芳. 个性化护理干预对老年带状疱疹患者疼痛症状及满意度的影响[J]. 齐鲁护理杂志, 2016, 22 (11): 36–37. DOI:10.3969/j.issn.1006-7256.2016.11.017 |
| [8] | Marangi L, Mirinaviciute G, Flem E, et al. The natural history of varicella zoster virus infection in Norway:Further insights on exogenous boosting and progressive immunity to herpes zoster[J]. PLoS One, 2017, 12 (5): e0176845. DOI:10.1371/journal.pone.0176845 |
| [9] | 林坤翠. 老年带状疱疹患者的护理对策分析[J]. 养生保健指南, 2018 (6): 191. DOI:10.3969/j.issn.1006-6845.2018.06.182 |
| [10] | 杜玉敏, 任玉娥, 丛海静. 带状疱疹后神经痛的治疗与护理进展[J]. 河北医科大学学报, 2016, 37 (4): 493–496. DOI:10.3969/j.issn.1007-3205.2016.04.036 |
| [11] | 邓芳, 耿吉青, 杨燕. 脉冲射频联合护理改善老年人带状疱疹后神经痛分析[J]. 中国疼痛医学杂志, 2017, 23 (10): 782–784. DOI:10.3969/j.issn.1006-9852.2017.10.013 |
| [12] | 李海燕. 老年带状疱疹后遗神经痛的诊治与护理体会[J]. 齐齐哈尔医学院学报, 2014, 35 (6): 936. |
2. Medical Examination Center, The Affiliated Hospital of Logistics University of Chinese Armed Police Forces, Tianjin 300162, China
 2018, Vol. 35
2018, Vol. 35