文章信息
- 王佳宝, 王昭琦, 李霄, 张晗, 江丰
- WANG Jiabao, WANG Zhaoqi, LI Xiao, ZHANG Han, JIANG Feng
- 张伯礼教授运用八珍汤从气血论治胸痹验案举隅
- Professor ZHANG Boli's experience in diagnosing and treating chest apoplexy by the theory of qi and blood using Bazhen Decoction
- 天津中医药, 2022, 39(8): 953-956
- Tianjin Journal of Traditional Chinese Medicine, 2022, 39(8): 953-956
- http://dx.doi.org/10.11656/j.issn.1672-1519.2022.08.01
-
文章历史
- 收稿日期: 2022-06-15
胸痹之名,始载于《黄帝内经》所言肺系疾病,至东汉张仲景提出“阳微阴弦”为胸痹的病机:“今阳虚知在上焦,所以胸痹、心痛者,以其阴弦故也。”选择运用瓜蒌薤白系列方,取通阳宣痹之法论治。《诸病源候论》曰:“寒气客于五脏六腑,因虚而发,上冲胸间,则胸痹。”清代王清任《医林改错》曾记载:“元气既虚,必不能达于血管,血管无气,必停留而淤。”气血运行不畅,血液缓滞,脉道不通,不通则痛,或气血不足以荣养心脏,不荣则痛,故胸痹心痛也。西医“冠心病”“心绞痛”可归属于中医的胸痹范畴[1]。随着医疗水平的提高,认识到心绞痛发作的始动因素为冠状动脉粥样硬化斑块形成后造成的心肌缺血,与中医“瘀血”的认识有异曲同工之妙[2-3]。
张伯礼教授[4-7]传承张仲景学说,提出“痰瘀互结”的学术理论,并强调本病多为虚实夹杂,其中可分为因虚致实和因实致虚,虚者气血运行无力,心脉失养,脾运失常,湿痰凝滞,瘀血内停,痰瘀互结,心脉痹阻;实者血脉阻滞日久不去,新血不生,血病累气,营气不流,脏腑失充,精神枯槁,脉坏病增。究其根本离不开“气”“血”两字。《黄帝内经》云:“人赖气血以资生”“气血正平,长有天命”“气血虚损,则诸邪辐辏,百病丛集”。由此可见,明辨气血对于胸痹心痛尤为重要。
1 胸痹之气血观气与血,往往合而论之,不可分割。气和血同源于水谷,由后天脾胃消化吸收的水谷精微所化生,故有“脾胃为后天之本,气血生化之源”之说。古云“气为血之帅,血为气之母”。气血以盛为要,虚则生变。心气虚乏,运血无力,瘀血内生;脾气虚弱,运化失常,痰湿停滞;素体阳虚,胸阳不振,寒邪趁虚而入,寒凝气滞也易发为胸痹心痛。综上可知本病证属本虚标实,以五脏气血阴阳虚衰为本[8-9],气滞、寒凝、血瘀、痰浊为标。探寻根本,治宜益气养血,通络止痛,在化瘀的同时,亦需补气养血,标本兼顾。
寇宗奭云:“夫人之生,以气血为本,人之病未有不伤气血者[10]。”张伯礼教授长期临床实践中形成了对冠心病的深入见解,认为冠心病患者或年老体弱,或久病不瘥,累及根本,或常久服攻伐活血耗气之品,此类患者当以益气养血为本,活血化瘀消痰为标,气血活则诸痹自愈,切勿攻伐太过,耗伤正气,其中八珍汤化裁乃常用之选,尤其对稳定型心绞痛患者,每每取效,且滞后效应更为突出。现代研究[11]提示八珍汤加减可以改善气虚血瘀型冠心病患者临床症状。
八珍汤原名“八珍散”,出自《瑞竹堂经验方》,《医学正传》称其为“八物汤”,《外科发挥》卷二将本方更名为“八珍汤”,是四君子汤与四物汤的合方,旨在“调畅营卫,滋养气血,能补虚损”。吴昆《医方考》记载:“血气俱虚者,此方主之。人之身,气血而已……气旺则百骸资之以生,血旺则百骸资之以养。形体既充,则百邪不入,故人乐有药饵焉。”现将张伯礼教授临床应用八珍汤加减治疗冠心病验案进行整理,以供临床学习。
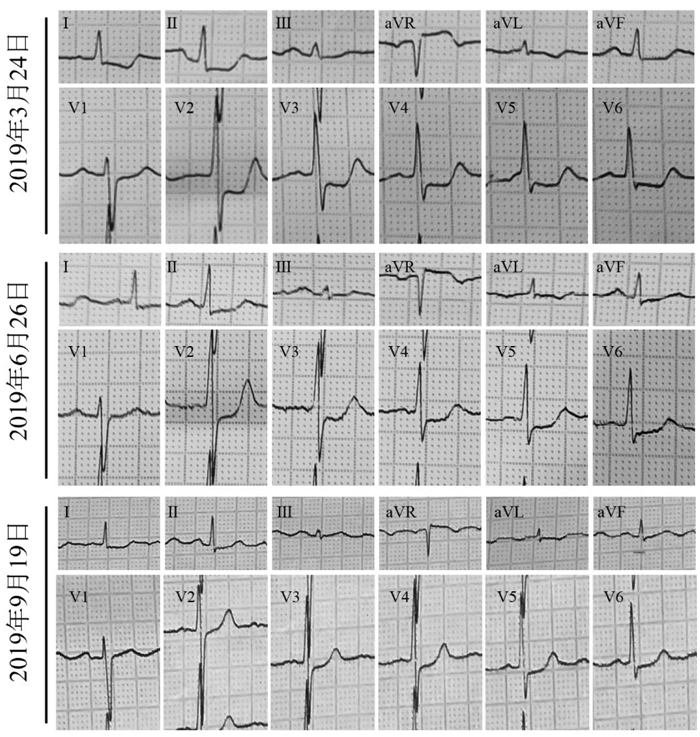
2 典型案例 2.1 病案1患者女性,46岁,初诊2019年3月25日。主诉间断胸痛9年,加重1 d。9年前因劳累、受凉后间断出现胸痛症状,可自行缓解,遂未予治疗。2年前主因“间断胸痛7年”入院,冠状动脉造影提示:右冠状动脉近段狭窄90%;左主干近段狭窄90%;前降支近段狭窄100%,回旋支近段狭窄90%,远段狭窄90%,诊断为:冠心病,稳定型心绞痛,心功能2级(NYHA分级),Ⅱ型糖尿病。建议心脏搭桥手术治疗,患者未采纳,选择保守治疗,予以抗凝降脂及对症支持治疗后病情稳定后出院。院外规律服用抗凝、降脂、降糖药物治疗。期间间断胸痛发作,休息后可缓解。近期,患者因工作劳累,胸痛发作次数较前增多,随即查心电图提示:心肌缺血,显著ST段异常,多为壁内膜下心肌损伤。见图 1。对症治疗后,患者坚持中医治疗,随次日就诊于张教授门诊。
|
| 图 1 患者心电图变化 Fig. 1 Electrocardiograph changes of patient |
现症:心绞痛次数较前增多,晨起及夜间明显,行走3~5 min即感觉心前区不适,双上肢放射痛,休息后可缓解,偶有头晕,纳可,寐欠安,多梦,易醒,二便调。舌紫,苔白,边有齿痕;脉弦细数。既往史:2型糖尿病8年。中医诊断:胸痹,气血亏虚,瘀血内阻证。西医诊断:冠状动脉粥样硬化性心脏病。治法:补益气血,活血化瘀。处方:党参15 g,茯苓15 g,白术12 g,熟地黄15 g,当归15 g,麦冬15 g,玉竹20 g,菊花15 g,半夏12 g,黄连15 g,夏枯草20 g,丹参30 g,郁金15 g,三七粉(冲服)6 g,杜仲15 g,淫羊藿15 g,柏子仁30 g,首乌藤30 g,珍珠母30 g。煎服法:每剂水煎3次,分2日4次服用。
2019年7月4日2诊:患者继服上药3个月余,现心绞痛次数减少,偶头晕、心慌,夜寐多梦,每解大便时心前区不适,大便每日1次,成形,小便调。舌略暗红,齿痕,苔薄白;脉左弦涩,右细涩偏沉。复查心电图提示:窦性心动过速,律齐,显著ST-T压低,诊断为壁内膜心肌损伤。见图 1。上方去麦冬、柏子仁、菊花,加白芍15 g,川芎12 g,葛根15 g。煎服法同上。
2019年10月10日3诊:患者继服上方,心绞痛次数明显减少,活动时间较前延长,诸症平稳。经期出现头晕,贫血,劳累后偶有心前区疼痛,夜间时憋醒。纳可,寐差,多梦,二便调。舌淡苔薄,舌体胖大;双脉细弱。复查心电图提示:窦性心律,ST段较前抬高。见图 1。上方加菊花15 g,柏子仁30 g。煎服法同上。
按语:本案例患者间断胸痛9年病程较长,初诊症见心绞痛次数较前增多,晨起及夜间明显,简单活动即可诱发,并有头晕,纳可,寐欠安,多梦,易醒,二便调,舌紫,苔白,边有齿痕,脉弦细涩。西医确诊为冠心病,且患者出现“冠状动脉多支病变”,未予以手术治疗。久病严重耗伤气血,机体阴阳失衡,可知瘀中有虚,因虚致瘀,病机当为气血亏虚,致瘀血内阻,瘀久反耗气血。同时心主血脉,血液循行全赖心气以推动,若心气亏虚,阳气不振,无力鼓舞运行气血,则血行迟滞,瘀血内阻,故舌紫暗,脉弦细涩。然瘀血阻滞经脉,气血无以畅达全身,造成脾运失常,清阳不升,运化无权,精微物质无以上奉于心,心神失养则头晕,多梦,易醒,苔白,舌边齿痕等症。
方用八珍汤加减补益气血,活血化瘀,党参、熟地黄为君,共凑补气养血之功;臣以茯苓、白术健脾渗湿,助党参益气补脾,当归、麦冬、玉竹滋阴补血助熟地黄滋养心肝;佐以丹参、郁金养血和血,加用三七粉,增强活血化瘀之效,半夏、黄连辛开苦降以助中焦运化、气血升降运转,补益而不壅滞。夏枯草、菊花化痰散结,清利头目,共凑痰瘀共治,杜仲、淫羊藿滋补肝肾;柏子仁、首乌藤、珍珠母养心安神。
2诊病情虽较前好转,但患者病程较长,久病体虚,心绞痛仍时有发作,头晕、心慌可知患者仍气血亏虚,精微物质无力上奉,舌淡红,齿痕,苔薄白,质略暗,脉左弦涩,右细涩偏沉,提示患者以气血亏虚为主证,继以八珍汤加减补益气血,然而慢性病尤其要重视胃气为本,患者久病,脾胃已弱,补益更需谨慎不可过于冒进,宁可再剂,不可重剂。否则欲速不达,反伤中气。故上方去麦冬、柏子仁、菊花,加白芍滋阴养血,川芎行气活血,补而不滞,葛根宣达中阳,起阴气。
3诊患者心绞痛次数明显减少,活动时间较前延长,且心电图中ST段压低现象(特别是V1~6导联)明显恢复,可见患者补益气血初见成效。胸痹之病,非一日而成,故治亦非一日之功,该患者应用八珍汤加减方已有半年,方才显效,恰证其是。然患者仍有贫血状,经期血海空虚而头晕,脉细弱,为本虚尚存,故应继续遵从补益气血之法,辅以活血化瘀祛痰。
2.2 病案2患者女性,66岁,初诊2019年7月31日。主诉:气短、憋气间断发作2年,加重4个月。2015年11月因血压升高(220/110 mm Hg,1 mm Hg≈0.133 kPa)就诊于当地医院,冠脉CTA提示:主动脉、冠状动脉硬化;右冠状动脉全程明显窄细,左前降支近中段多发轻-中度重复狭窄,回旋支近段多发轻度狭窄、细小,给予降脂、抗血栓药物治疗后出现胃不适、腹痛后停药,平素服用中药为主,病情相对稳定。2017年患者再次出现憋气、气短,劳累后、行走20 min后气短喘憋明显,双足背疼痛,查下肢血管造影提示:双侧胫前动脉闭塞,后动脉、腓动脉多发节段性狭窄,入院时建议支架手术,但患者不耐受。近4个月(2019年3月5日至今)气短、憋气加重,冠状动脉CTA提示冠状动脉粥样硬化合并三支病变,右冠状动脉闭塞,2019年7月6日心脏彩超提示左房肥大,射血分数71%,心率62次/min,E/A:91/109 cm/s,三尖瓣轻度返流,二尖瓣后叶钙化,肺动脉压增高,遂寻求中医治疗。
现症:气短、憋气,劳累及行走后加重,偶心前区略不适,不严重,左侧后背酸痛,双下肢沉重,纳可,寐安,二便正常,舌暗苔薄白,脉弦细涩。既往史:糖尿病4年,冠心病4年,颈椎病20年,平素血糖控制稳定。中医诊断:胸痹,气血亏虚,痰瘀互结证,西医诊断:冠状动脉粥样硬化性心脏病。治法:补益气血,化痰祛瘀。处方:党参15 g,茯苓15 g,苍术15 g,熟地黄15 g,当归15 g,川芎15 g,夏枯草20 g,钩藤30 g,牛膝15 g,玄参15 g,姜黄15 g,丹参30 g,郁金15 g,砂仁12 g,三棱10 g,莪术10 g,半夏12 g,黄连12 g,生牡蛎20 g;共10剂,每剂水煎3次,分2日4次服用。随访患者病情稳定,活动后憋气减轻,心前区不适少见,继以上方加减治疗,稳固改善。
按语:本案患者亦属虚实夹杂,因患者冠状动脉及下肢动脉狭窄甚至堵塞,出现胸闷气短,下肢沉重,舌质暗红,脉象弦涩等瘀血阻滞经脉的症状;结合患者年事已高,劳累及行走后症状加重等病情,诊断患者气血亏虚,肝肾不足,血行受阻,不能濡养全身,故治疗当补益气血、活血通络。宜选用八珍汤为基础方,补益气血;配合郁金、丹参、三棱、莪术养血活血化瘀,使补而不滞;夏枯草、牛膝、钩藤、玄参散结通络止痹;半夏、黄连、砂仁辛开苦降助中焦运化,拔除痰瘀互结之根。最终使血脉通畅,气血周流,血液生化有源,脏腑筋脉得养,其病当愈。
3 小结张伯礼教授认为八纲辨证,虚实当先,而虚实辨证,气血当先[5]。《医宗金鉴》:“痹久入脏中虚死,脏实不受复还生”,可知五脏气血充盛则邪气易去。结合2个病案,均属于虚实夹杂,气血亏虚为本,瘀血痹阻为标,经八珍汤化裁补益气血后,患者心绞痛症状均得到明显缓解,正如《黄帝内经》云:“气血正平,长有天命”。
中医药对胸痹心痛的治疗积累较多经验,结合西医认识,使中医药取得了较好疗效。然而临床仍有颇多医者但见胸痹心痛,不辨虚实,无论气血,一味地应用活血化瘀等攻伐之品,难免造成或者加重患者气血耗伤。所以,张教授多次指出,不能只注重瘀血斑块,不辨气血,而摒弃中医思维。临床辨证应审视胸痹根本病机为阳微阴弦,本虚标实。其本为虚岂可滥用攻伐?临证论治,分清主次,审证求因,多方审慎,若本虚为主,注重培补气血,气血冲和,则血脉畅通,阴阳平衡,则诸症痊愈。
| [1] |
宋建平. 胸痹范围源流与研究[J]. 浙江中医药大学学报, 2008, 32(1): 19. SONG J P. Source and Research on Chest Apoplexy[J]. Journal of Zhejiang University of Traditional Chinese Medicine, 2008, 32(1): 19. DOI:10.3969/j.issn.1005-5509.2008.01.008 |
| [2] |
史大卓. 陈可冀院士冠心病病证结合治疗方法学的创新和发展[J]. 中国中西医结合杂志, 2011, 31(8): 1017-1020. SHI D Z. Academician CHEN Keji's innovation and development of coronary heart diseas syndrome-combined treatment methodology[J]. Chinese Journal of Integrated Traditional and Western Medicine, 2011, 31(8): 1017-1020. |
| [3] |
朱星, 靳宏光, 黄永生. 动脉粥样硬化的中医诊治研究概况[J]. 中国中医基础医学杂志, 2019, 25(8): 1164-1167. ZHU X, JIN H G, HUANG Y S. Summary of Atherosclerosis in Traditional Chinese Medicine Diagnosis and Treatment[J]. Chinese Journal of Basic Medicine in Traditional Chinese Medicine, 2019, 25(8): 1164-1167. |
| [4] |
张伯礼. 津沽中医名家学术要略第1辑[M]. 北京: 中国中医药出版社, 2008. ZHANG B L. Academic essentials of famous TCM experts in Tianjin (Part Ⅰ)[M]. Beijing: China press of traditional Chinese medicine, 2008. |
| [5] |
昝树杰, 王凯, 黄明, 等. 张伯礼临床诊疗思维举隅[J]. 中医杂志, 2021, 62(20): 1761-1764. ZAN S J, WANG K, HUANG M, et al. Examples of Professor ZHANG Boli's Practice in diagnosis and treatment[J]. Journal of Traditional Chinese Medicine, 2021, 62(20): 1761-1764. |
| [6] |
谢伟, 康立源, 王硕, 等. 张伯礼治疗冠心病经验[J]. 中医杂志, 2011, 52(18): 1539-1541. XIE W, KANG L Y, WANG S, et al. ZHANG Boli's experience in treating coronary heart disease[J]. Journal of Traditional Chinese Medicine, 2011, 52(18): 1539-1541. |
| [7] |
杜武勋. 张伯礼治疗冠心病方法和用药特色探讨[J]. 辽宁中医杂志, 2013, 40(05): 835-837. DU W X. Research of Professor ZHANG Boli's therapeutic methods and medication characteristics of treating coronary heart disease[J]. Liaoning Journal of Traditional Chinese Medicine, 2013, 40(5): 835-837. |
| [8] |
柳威, 赵英强. 对胸痹虚证的认识[J]. 吉林中医药, 2011, 31(10): 934-935. LIU W, ZHAO Y Q. The cognition of asthenia syndrome in chest apoplexy[J]. Jilin Journal of Traditional Chinese Medicine, 2011, 31(10): 934-935. DOI:10.3969/j.issn.1003-5699.2011.10.006 |
| [9] |
李海啸, 闫磊. 《玉机微义》胸痹虚证探析[J]. 陕西中医, 2021, 42(10): 1439-1441. LI H X, YAN L. The analysis of asthenia syndrome in chest apoplexy in Book of Yuji Weiyi[J]. Shanxi Journal Of Traditional Chinese Medicine, 2021, 42(10): 1439-1441. DOI:10.3969/j.issn.1000-7369.2021.10.030 |
| [10] |
陈自明. 妇人大全良方[M]. 北京: 中国中医药出版社, 2007. CHEN Z M. Complete Collection of Prescriptions for Women[M]. Beijing: China Traditional Chinese Medicine Press, 2007. |
| [11] |
孟凡茹, 杜春波, 刘兴奎, 等. 八珍汤加减治疗气虚血瘀型冠心病的研究进展[J]. 中医药信息, 2011, 28(4): 78-80. MENG F R, DU C B, LIU X K, et al. Research progress of Modified Bazhen decoction in the treatment of coronary heart disease with Qi deficiency and blood stasis type[J]. Information on Traditional Chinese Medicine, 2011, 28(4): 78-80. |
 2022, Vol. 39
2022, Vol. 39