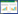文章信息
- 张超男, 宋连英, 唐梅栗, 等.
- ZHANG Chaonan, SONG Lianying, TANG Meili, et al.
- 缺血性白质高信号严重程度的独立危险因素及相关认知功能障碍的中医证候要素分析
- Analysis of independent risk factors of the severity of white matter hyperintensity and the Chinese medicine syndrome elements of related correlation with cognitive impairment
- 天津中医药, 2024, 41(2): 151-156
- Tianjin Journal of Traditional Chinese Medicine, 2024, 41(2): 151-156
- http://dx.doi.org/10.11656/j.issn.1672-1519.2024.02.04
-
文章历史
- 收稿日期: 2023-12-10
2. 北京中医药大学东直门医院放射科, 北京 100700
缺血性白质高信号(WMH)是脑小血管病重要的影像学特征。随着医学影像学技术的进步和普及以及人口老龄化进程加剧,WMH的检出率越来越高,其发病率[1]在61~70岁人群中为63.8%,在71~80岁人群中为83%,在81岁以上人群中为95%。研究[2-3]发现WMH及其进展与认知功能障碍、痴呆、卒中和死亡风险增加有关,会降低患者的生活质量,给家庭和社会带来沉重负担。但在临床实际工作中WMH尤其轻度WMH极易被忽视,部分WMH逐渐进展最终可能出现上述不良结局。因此,及时发现加重WMH程度的危险因素至关重要。证候是对疾病病理生理变化反应的整体概括,证候要素是组成证候的主要元素[4]。本研究旨在通过分析不同程度WMH患者的临床资料,探讨影响WMH严重程度的独立危险因素、WMH与认知障碍的相关性以及认知障碍患者的证候要素特征,从西医和中医两个角度为WMH及相关认知功能障碍的防治提供依据。
1 资料与方法 1.1 研究对象选取2019年1月—2022年12月北京中医药大学东直门医院脑病科住院的WMH患者130例,其中男性60例,女性70例,年龄52~91岁,平均年龄(73.4±10.137)岁。根据Fazekas量表[5]评分分为轻度组26例、中度组39例和重度组65例。本研究经北京中医药大学东直门医院伦理委员会批准通过(2023DZMEC-099)。纳入标准:1)年龄≥50岁。2)在北京中医药大学东直门医院做过神经心理学测评和头颅磁共振,确诊为WMH[5]。3)符合《缺血性中风证候诊断量表》[6]的诊断要求。4)合并急性缺血性脑卒中者,入院美国国立卫生研究院卒中量表评分≤3分。5)病史和临床资料完整。排除标准:1)中枢神经系统脱髓鞘疾病、中毒、代谢、感染等其他原因导致的白质病变。2)合并短暂性脑缺血发作、多发性脑梗死(由两个或两个以上不同供血系统脑血管闭塞引起的梗死)、脑出血、蛛网膜下腔出血、颅脑外伤、脑炎、癫痫、额颞叶痴呆、路易体痴呆、帕金森病、亨廷顿病、进行性核上性麻痹、正常颅压脑积水、甲状腺功能低下等其他可能影响认知功能的疾病。3)既往有酗酒、药物滥用史或精神疾病、焦虑症、抑郁症病史。4)合并肿瘤、贫血、免疫性疾病、传染性疾病、严重脏器(心、肺、肝、肾)功能不全、严重感染等。
1.2 诊断标准 1.2.1 WMH诊断标准根据《中国脑小血管病诊治指南2020》[5]确定WMH的诊断标准:脑白质在T2加权磁共振成像序列(T2WI)或T2液体衰减反转恢复序列(T2FLAIR)呈高信号,在T1加权磁共振成像序列(T1WI)呈等信号或低信号,其内无空腔,与脑脊液信号不同,病变范围大小不等。
1.2.2 证候要素诊断标准采用《缺血性中风证候诊断量表》[6]诊断证候要素,每项积分≥10分即该证候要素诊断成立,结果由1位经验丰富的脑病科主任医师进行评判。
1.3 研究方法 1.3.1 一般资料收集患者的一般资料,包括性别、年龄、教育水平、身体质量指数(BMI)、吸烟史、饮酒史、合并疾病(高血压病、2型糖尿病、冠状动脉粥样硬化性心脏病、高脂血症、陈旧性脑梗死、急性缺血性脑卒中)和辅助检查,包括入院后24 h内的同型半胱氨酸(HCY)、C反应蛋白(CRP)、白细胞介素-6(IL-6)、维生素B12(VB12)水平、颈动脉超声结果和中医四诊信息。
1.3.2 WMH评分采用Fazekas量表对T2FLAIR的WMH进行评分,结果由1位经验丰富的放射科高年资医师进行评判。Fazekas量表总分为脑室旁白质高信号(PVH)得分(0~3分)和深部白质高信号(DWMH)得分(0~3分)之和,并依据总分划分严重程度[7](1~2分为轻度、3~4分为中度、5~6分为重度)。
1.3.3 认知功能评估采用简易精神状态评价量表(MMSE)评估患者的认知功能,文盲组≤17分、小学组≤20分、初中及以上组≤24分提示认知功能异常。蒙特利尔认知评估量表(MoCA)的界定值为文盲组13~14分,小学组19~20分,初中以及上组24~25分。若MMSE和MoCA测评结果不一致,则以MMSE测评结果为准。此外还收集患者的画钟试验(CDT)和日常生活能力评定量表(ADL)评分。
1.3.4 统计学方法采用SPSS 25.0统计软件进行分析。符合正态分布的计量资料用均数±标准差(x±s)描述,组间比较采用单因素方差分析;非正态分布的计量资料用中位数(四分位数)[M(P25,P75)]描述,组间比较采用Kruskal-Wallis H检验。计数资料用频数和百分比描述,组间比较采用卡方检验或Fisher确切概率计算法。将组间比较有差异的结果(P<0.10)纳入有序多分类logistic回归中进行独立危险因素分析,并进行平行线检验,若平行线检验的P>0.05则认为该资料适合采用有序多分类logistic回归模型,若P<0.05则考虑其他链接函数采用无序多分类模型。相关性分析采用Spearman秩相关。P<0.05为差异有统计学意义。
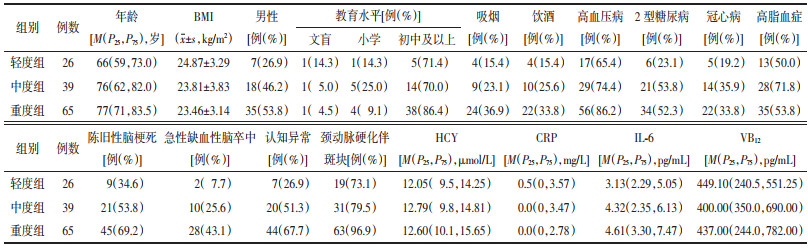
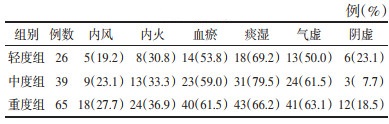
2 结果 2.1 各组一般资料比较各组性别、教育水平、吸烟、饮酒、高血压病、冠心病、高脂血症、BMI、HCY、CRP、IL-6、VB12水平及证候要素比较,差异无统计学意义(P>0.05)。中、重度组的年龄、2型糖尿病比例明显高于轻度组,重度组的陈旧性脑梗死比例、急性缺血性脑卒中比例和认知异常比例明显高于轻度组,重度组的颈动脉硬化伴斑块比例明显高于轻、中度组,差异有统计学意义(P<0.05或P<0.001)。见表 1、表 2、表 3。
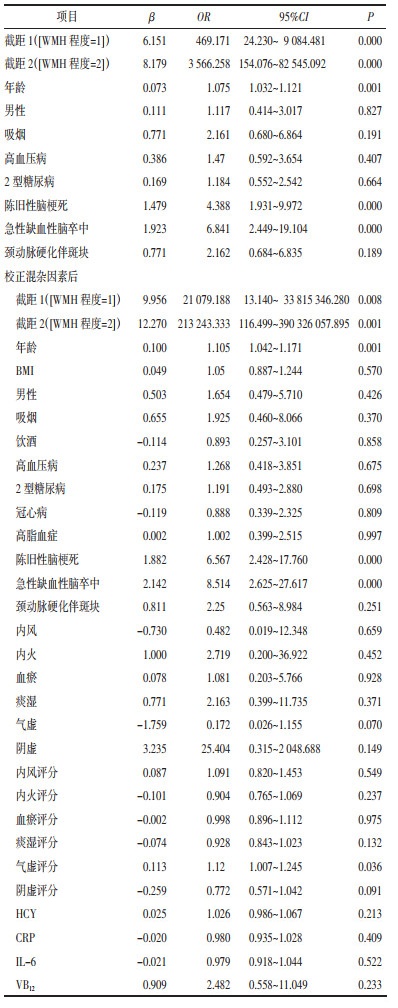
根据单因素分析结果将P<0.10的因素(年龄、性别、吸烟、高血压病、2型糖尿病、陈旧性脑梗死、急性缺血性脑卒中和颈动脉硬化伴斑块)作为自变量,将WMH严重程度作为因变量进行有序多分类logistic回归分析,同时进行平行线检验。平行线检验结果(χ2=7.255,P=0.509)提示不论反应变量的分割点在什么位置,模型中各自变量的系数均保持不变,表明本资料适合采用有序多分类logistic回归模型。回归结果显示年龄、陈旧性脑梗死和急性缺血性脑卒中是WMH严重程度的独立危险因素(P<0.05或P<0.001);校正饮酒、冠心病、高脂血症、BMI、HCY、CRP、IL-6、VB12水平及证候要素后(平行线检验χ2=11.091,P=0.998),回归结果显示年龄、陈旧性脑梗死、急性缺血性脑卒中和气虚程度是WMH严重程度的独立危险因素(P<0.05或P<0.001)。见表 4。
重度组的MMSE和MoCA评分明显低于轻、中度组,重度组的CDT评分明显低于轻度组,重度组的ADL评分明显高于轻度组,差异有统计学意义(P<0.05或P<0.001)。见表 5。
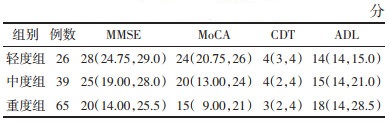
|
Spearman秩相关结果显示,WMH严重程度与认知异常比例呈正相关(P<0.001,rs=0.304);合并认知异常的WMH总分、PVH和DWMH评分分别与MMSE、MoCA评分呈负相关,WMH总分与ADL评分呈正相关,DWMH评分与CDT评分呈负相关(P<0.05)。见表 6。
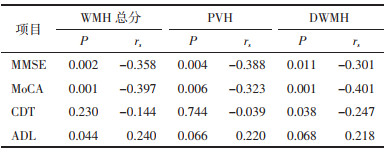
|
Spearman秩相关结果显示,认知异常比例与气虚比例呈正相关(P=0.002,rs=0.265);认知异常者的MoCA评分与气虚评分呈负相关(P<0.05)。见表 7。

|
研究纳入的130例WMH患者中,中重度WMH的发生率为80%。有研究[8]指出认知功能损害主要由中重度WMH引起。因此识别WMH程度加重的危险因素成为临床亟待解决的问题。中国古代医学典籍中没有“脑小血管病”“白质高信号”及“认知功能障碍”等病名记载,根据其临床表现可归为中医学“健忘”“痴呆”范畴。近现代医家认为本病病位在脑,与肾、脾、肝、心密切相关,属本虚标实之证,但具体证型尚未明确。基于证候要素的辨证体系简化、规范了辨证过程[4],便于本病的中医研究。
有回顾性研究[9-10]指出年龄是WMH体积的独立危险因素。本研究结果提示年龄越大WMH程度越重,年龄每增长1岁WMH严重程度上升1个等级的风险增加10.5%,与上述研究结论一致。有队列研究[11]发现相对大脑年龄较高的患者具有更严重的WMH,而高血压病、糖尿病、吸烟和既往卒中史可预测相对大脑年龄,说明心血管危险因素会对大脑健康产生不利影响。因此虽然实际年龄无法改变,但是可以通过改善生活方式、控制相关危险因素延缓大脑衰老、减轻大脑年龄,从而控制WMH的程度,预防WMH进展带来的不良后果。
有研究[12]指出不论在一般人群还是高危人群(有卒中或血管疾病病史)中,WMH与卒中风险增加显著相关,但是对于WMH与特定卒中类型的关联缺乏足够的数据支持。本研究发现WMH严重程度上升1个等级的风险,合并陈旧性脑梗死是不合并的6.567倍、合并急性缺血性脑卒中是不合并的8.514倍,为WMH与缺血性脑卒中的关联提供了一定数据支持。但是因为本研究为横断面研究,所以不能明确WMH程度与陈旧性脑梗死、急性缺血性脑卒中之间是否存在因果关联。本研究未纳入出血性脑卒中者,未来可纳入这部分患者并进一步评估卒中类型、病因、次数、部位及严重程度等对WMH程度的影响。有学者[10]发现WMH严重程度因缺血性卒中的病因亚型而异并指出小动脉闭塞型的WMH程度最重。合并缺血性脑卒中的患者WMH程度更重,反之WMH严重程度又会影响卒中后结局。有荟萃分析[13]发现缺血性脑卒中患者的WMH严重程度与卒中后痴呆、功能障碍、卒中复发和死亡风险增加有关。
本研究发现气虚程度是WMH严重程度的独立危险因素,气虚评分每增加1分WMH严重程度上升1个等级的风险增加12%。有学者[14]提出虚是慢性脑缺血疾病发生的根本原因,本研究同样认为气虚是本病的发病基础。气虚则推动、激发功能减退,又会导致瘀血、痰浊等病理产物,这些因素共同影响脑血流量导致WMH形成并加重。另有学者[15]发现气虚患者的血流较缓慢、血液较黏滞,提示气虚还可能通过改变血液流变学和血液凝固性使WMH程度加重。
既往荟萃分析[12, 16]表明,无论在一般人群还是高危人群(记忆力减退、轻度认知障碍或脑血管疾病患者)中WMH越严重认知障碍风险越高,与本研究结论一致。本研究还发现合并认知异常的WMH总分、PVH和DWMH评分分别与MMSE、MoCA评分呈负相关,表明WMH程度越重认知损害程度亦越重。国内有研究[17]同样发现WMH病变越重认知功能的损害越大,可能因为重度WMH患者脑内显微结构的完整性显著丧失,使连接白质病变区域和认知功能区域的特异性纤维环路受损严重,从而导致严重的认知功能障碍。
本研究发现认知异常比例与气虚比例呈正相关、认知异常者的MoCA评分与气虚评分呈负相关,即气虚患者发生认知障碍的风险较高且气虚程度与认知障碍程度相关,说明气虚是WMH相关认知障碍的重要证候要素。有学者[18]同样发现血管性认知障碍患者的证候要素以气虚为主,此乃气之盛衰决定神之用废,气充则神明,气衰则神衰。周德生教授也认为气虚会导致脑小血管病相关认知功能障碍,病机为荣气亏虚、虚气流滞和玄府气化失司[19]。
综上所述,本研究发现年龄、陈旧性脑梗死、急性缺血性脑卒中和气虚程度是WMH严重程度的独立危险因素;WMH程度越重认知障碍风险越高、认知损害程度越重;气虚是WMH相关认知障碍的重要证候要素。本研究存在一定局限性,样本量小,且为回顾性横断面研究,研究结果还需在更大样本的前瞻性研究中进一步验证。
| [1] |
ZHUANG F J, CHEN Y, HE W B, et al. Prevalence of white matter hyperintensities increases with age[J]. Neural Regeneration Research, 2018, 13(12): 2141-2146. DOI:10.4103/1673-5374.241465 |
| [2] |
JIMÉNEZ-BALADO J, GIRALT-STEINHAUER E, FERNÁNDEZ-PÉREZ I, et al. Epigenetic clock explains white matter hyperintensity burden irrespective of chronological age[J]. Biology, 2022, 12(1): 33. DOI:10.3390/biology12010033 |
| [3] |
DEBETTE S, SCHILLING S, DUPERRON M G, et al. Clinical significance of magnetic resonance imaging markers of vascular brain injury: a systematic review and meta-analysis[J]. JAMA Neurology, 2019, 76(1): 81-94. DOI:10.1001/jamaneurol.2018.3122 |
| [4] |
王永炎. 证候要素应证组合[A]//中华中医药学会内科分会学术年会资料汇编[C]. 石家庄: 2007: 13-18.
|
| [5] |
中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国脑小血管病诊治指南2020[J]. 中华神经科杂志, 2022, 55(8): 807-818. |
| [6] |
高颖, 马斌, 刘强, 等. 缺血性中风证候要素诊断量表编制及方法学探讨[J]. 中医杂志, 2011, 52(24): 2097-2101. |
| [7] |
王小军, 汪峰, 王绮婧, 等. 脑白质高信号对急性前循环大血管闭塞机械取栓术后症状性颅内出血和功能转归的影响[J]. 中国脑血管病杂志, 2022, 19(5): 289-298. |
| [8] |
ZENG W Y, CHEN Y J, ZHU Z B, et al. Severity of white matter hyperintensities: lesion patterns, cognition, and microstructural changes[J]. Journal of Cerebral Blood Flow and Metabolism: Official Journal of the International Society of Cerebral Blood Flow and Metabolism, 2020, 40(12): 2454-2463. DOI:10.1177/0271678X19893600 |
| [9] |
LI J F, OGBOLE G, ARIBISALA B, et al. Association between white matter hyperintensities and stroke in a West African patient population: evidence from the Stroke Investigative Research and Educational Network study[J]. NeuroImage, 2020, 215: 116789. DOI:10.1016/j.neuroimage.2020.116789 |
| [10] |
GIESE A K, SCHIRMER M D, DALCA A V, et al. White matter hyperintensity burden in acute stroke patients differs by ischemic stroke subtype[J]. Neurology, 2020, 95(1): e79-e88. |
| [11] |
BRETZNER M, BONKHOFF A K, SCHIRMER M D, et al. Radiomics-derived brain age predicts functional outcome after acute ischemic stroke[J]. Neurology, 2023, 100(8): e822-e833. |
| [12] |
DEBETTE S, MARKUS H S. The clinical importance of white matter hyperintensities on brain magnetic resonance imaging: Systematic review and meta-analysis[J]. BMJ, 2010, 341: c3666. DOI:10.1136/bmj.c3666 |
| [13] |
GEORGAKIS M K, DUERING M, WARDLAW J M, et al. WMH and long-term outcomes in ischemic stroke: a systematic review and meta-analysis[J]. Neurology, 2019, 92(12): e1298-e1308. |
| [14] |
王岩玲, 任明, 张翔宇, 等. 慢性脑缺血证候分布和辨证用药规律的文献研究[J]. 中国中医基础医学杂志, 2022, 28(3): 394-397. |
| [15] |
柳洁, 夏盼, 王泽颖. 急性缺血性卒中病灶多寡与中医证候要素相关性研究[J]. 中国中医药信息杂志, 2022, 29(9): 122-126. |
| [16] |
BRICKMAN A M, SIEDLECKI K L, MURASKIN J, et al. White matter hyperintensities and cognition: testing the reserve hypothesis[J]. Neurobiology of Aging, 2011, 32(9): 1588-1598. DOI:10.1016/j.neurobiolaging.2009.10.013 |
| [17] |
陈政宇, 陆小伟, 赵慧慧, 等. 老年人脑白质高信号的影响因素及与认知功能障碍的关系[J]. 中国神经免疫学和神经病学杂志, 2020, 27(5): 367-372. |
| [18] |
郭闫葵, 曹晓岚, 倪立群. 基于Logistic分析的血管性认知障碍中医证素研究[J]. 光明中医, 2021, 36(2): 171-174. |
| [19] |
刘雨濛, 谭惠中, 谢清, 等. 周德生教授基于荣气虚滞辨治脑小血管性认知障碍[J]. 亚太传统医药, 2021, 17(6): 93-96. |
2. Department of Radiology, Dongzhimen Hospital, Beijing University of Chinese Medicine, Beijing 100700, China
 2024, Vol. 41
2024, Vol. 41