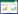文章信息
- 李娜, 王尔玉, 单贝贝, 等.
- LI Na, WANG Eryu, SHAN Beibei, et al.
- 失眠伴焦虑患者中医证候及焦虑程度的临床研究
- Clinical study on traditional Chinese medicine syndrome and anxiety levels in insomnia patients with anxiety
- 天津中医药, 2025, 42(1): 20-26
- Tianjin Journal of Traditional Chinese Medicine, 2025, 42(1): 20-26
- http://dx.doi.org/10.11656/j.issn.1672-1519.2025.01.05
-
文章历史
- 收稿日期: 2024-10-10
2. 北京中医药大学, 北京 100020
失眠是患者对睡眠时间及睡眠质量不满足并伴有日间生活障碍的一种主观体验,长期睡眠不足可导致机体生理功能失调、自主神经紊乱[1]。失眠的患病率正在逐步提升,《2022睡眠全景白皮书》报告显示普通人群的患病率达到23.2%[2]。现代生活节奏快、压力大,焦虑情绪超出人体自我调节能力,就会对身体和心理健康造成极大负担。失眠是焦虑情绪最常导致的精神心理疾病,临床上很多焦虑症患者以“失眠”为主诉[3],两者存在共同的病理机制[4],并且会形成恶性循环;王明进等[5]在研究中指出,失眠会引起交感神经与副交感神经的制约失衡,引起焦虑抑郁等不良情绪的发生发展。心率变异性(HRV)是评估机体交感神经与迷走神经的紧张性和均衡性的量化指标[6],临床上可使用HRV评估失眠伴焦虑患者的自主神经功能状态[7]。有研究发现,失眠的患者群体,与无焦虑的患者相比,伴有焦虑的患者临床症状更明显[8],预后较差。
阳气在中医理论中扮演着至关重要的角色,与人体的生理活动和病理变化密切相关。阳气具有温暖、推动、防御和气化等功能,是维持人体生命活动的基本动力之一。阳气的盛衰和流通状态直接影响着人的精神状态和睡眠质量,包括失眠和焦虑等问题。因此本文试图从阳气角度理解不同焦虑程度如何影响失眠患者的HRV和睡眠质量及其临床特点,并探索失眠伴焦虑中医证候,有助于加深对经典理论的理解,为临床治疗失眠以及焦虑抑郁提供新的思路。
1 对象与方法 1.1 研究对象以2021年9月—2023年12月就诊于北京中医药大学东直门医院脑病门诊的282例失眠患者为研究对象,根据汉密尔顿焦虑量表(HAMA)评分结果,HAMA<7分的42例患者为无焦虑组,14~20分的106例患者为轻度焦虑组,21~28分的106例患者为中度焦虑组,>29分的34例患者为重度焦虑组,共282例。伦理批件编号:2022DZMEC-338-01。
1.2 诊断纳入标准 1.2.1 诊断标准失眠符合睡眠障碍国际分类第3版(ICSD-3)的诊断标准[9]。
1.2.2 纳入标准全部符合以下3项者:1)符合上述失眠诊断标准;2)能够配合完成量表;3)自愿参加各种问卷和量表调查。
1.2.3 排除标准1)有明显意识障碍的患者;2)合并严重心脑血管疾病、肝肾功能异常以及其他脏器功能不全者;3)吸毒或其他精神性药物滥用者;4)由各种明确的精神、神经和躯体等障碍导致失眠者。
1.3 资料收集 1.3.1 一般资料采集患者性别、年龄、生活习惯及性格特点等一般资料。
1.3.2 中医四诊信息通过填写《中医四诊信息调查表》(自拟)采集失眠伴焦虑患者临床症状。
1.3.3 量表学评价量表学评价由经过心理量表专门培训人员进行评定,不同人员进行一致性检验。评价内容包括:1)睡眠质量评价:匹兹堡睡眠质量指数评分(PSQI)[10]:评价近1个月睡眠质量,包含睡眠质量、入睡时间、总睡眠时间、睡眠效率、睡眠障碍、催眠药物应用、日间功能障碍共7项内容,每项评分为0~3分,总评分为21分,评分越高,睡眠质量越差。2)焦虑状况评价:HAMA作为评估焦虑症状的工具,包括焦虑心境、紧张、害怕、失眠、认知功能、抑郁心境、肌肉系统、感觉系统、心血管系统、呼吸系统、胃肠道系统、生殖泌尿系统和植物神经系统等14个因子。其中,第7至第13项构成躯体性焦虑因子,其余7项构成精神性焦虑因子。总分超过14分表示存在焦虑症状,总分越高,焦虑程度越严重。3)抑郁状况评价:采用汉密尔抑郁量表24项(HAMD)评价抑郁情绪,包括躯体化障碍(6项)、认知功能障碍(3项)、睡眠障碍(3项)、抑郁障碍(4项)、体质量变化(1项)、自知力(1项)共6方面17项内容,每项评分0~2分或0~4分,总评分54分,评分≤7分为无抑郁、8~16分为轻度抑郁、17~23分为中度抑郁、≥ 24分为重度抑郁。4)压力知觉评价:采用杨廷忠与黄汉腾(2003年)修订Cohen 1994压力知觉量表(PSS)中文版[11],量表共包含14个条目,采用5级计分,1代表“偶尔”,5代表“总是”,用以测量个体感知压力程度。282例参与者均在两周内再次进行测试计算重测信度。量表的内容效度通过专家评审确保。
1.3.4 HRV采用中科益普发展咨询有限公司生产的HXD-1型心驿测试仪进行检测HRV,采用5 min心电信号采集,包括:1)时域指标[12]:RR间期标准差(SDNN)、相邻RR间期差的均方根(RMSSD);2)频域指标:低频功率(LF,0.04~0.15 Hz)、高频功率(HF,0.15~0.4 Hz)、低/高比值(LF/HF)[13]。
1.4 统计学方法在数据处理方面,对于缺失值较多的样本进行剔除,对于少量缺失值采用多重插补方法进行处理。使用散点图方法识别数据中的异常值,对确认的异常值通过Winsorization方法处理。采用SPSS25.0软件进行统计分析。计量资料符合正态分布用均数±标准差(x ± s)表示,组间比较采用独立样本t检验;不符合正态分布者用中位数及四分位数[M(P25,P75)]表示,两组间比较使用Wilcoxon秩和检验,多个独立样本比较采用Kruskal-Wallis H检验。计数资料用例数及百分比表示,组间比较采用卡方检验。证候分析采用系统聚类分析。所有的统计学检验均采用双侧检验,P<0.05为差异有统计学意义。
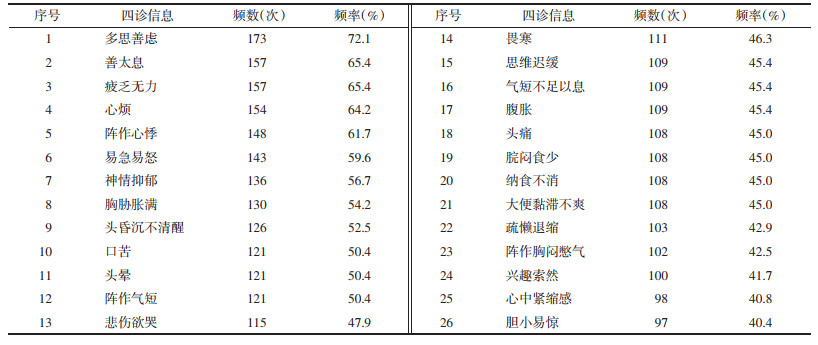
2 结果 2.1 失眠伴焦虑患者常见临床症状及证候分析采用频数统计240例失眠伴焦虑患者主要临床症状,其中出现频率>40%症状有26项,见表 1;对主要临床症状进行系统聚类分析,得到证候聚类树状图,见图 1。
|

|
| 图 1 失眠伴焦虑患者常见临床症状聚类分析 Fig. 1 Cluster analysis of common clinical symptoms in patients with insomnia and anxiety |
在此基础上结合团队经验和临床实际,初步将失眠伴焦虑拟为3个证候,分别为肝郁脾虚:多思善虑、疲乏无力、善太息、胸胁胀满、悲伤欲哭、兴趣索然、神情抑郁、疏懒退缩、思维迟缓、畏寒、气短不足以息、脘闷食少、纳食不消、腹胀、大便黏滞不爽;心胆气虚:心中紧缩感、胆小易惊、阵作心悸、阵作气短、阵作胸闷憋气;心肝火旺:头痛、头晕、头昏沉不清醒、心烦、易急易怒、口苦。
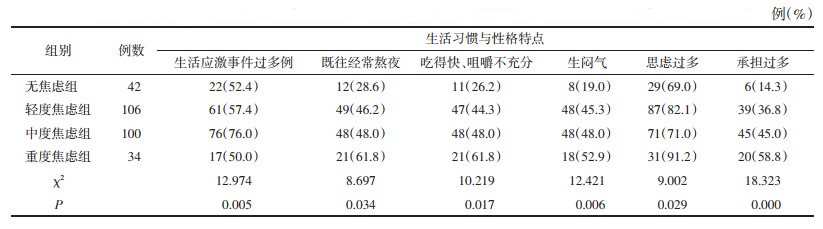
2.2 不同焦虑程度患者生活习惯及性格特点比较根据患者焦虑程度的不同分为无焦虑组、轻度焦虑组、中度焦虑组、重度焦虑组,在生活习惯与性格特点方面,生活应激事件过多、既往经常熬夜、吃得快咀嚼不充分、生闷气、思虑过多、承担过多4组比较差异有统计学意义(P<0.01或P<0.05)。见表 2。
|
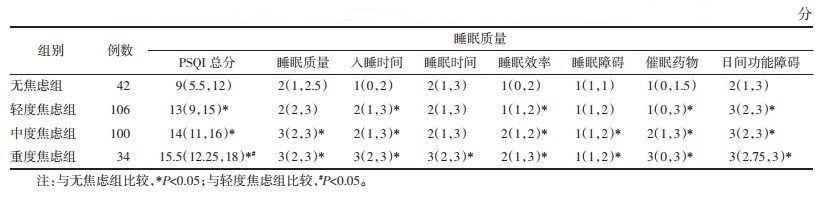
各组患者的PSQI评分都为非正态,采用非参数检验。发现PSQI总分、睡眠质量、入睡时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍在各组间分布有差异,两两比较发现,PSQI总分在无焦虑组与轻度焦虑组(多重比较校正后P=0.004)、无焦虑组与中度焦虑组(多重比较校正后P=0.000)、无度焦虑组与重度焦虑组(多重比较校正后P=0.000)、轻度焦虑组与重度焦虑组(多重比较校正后P=0.018)比较差异有统计学意义。睡眠质量在无焦虑组与中度焦虑组(多重比较校正后P=0.001)、无焦虑组与重度焦虑组(多重比较校正后P=0.000)比较差异有统计学意义。入睡时间在无焦虑组与轻度焦虑组(多重比较校正后P=0.027)、无焦虑组与中度焦虑组(多重比较校正后P=0.000)、无度焦虑组与重度焦虑组(多重比较校正后P=0.000)比较差异有统计学意义。睡眠效率在无焦虑组与轻度焦虑组(多重比较校正后P=0.032)、无焦虑组与中度焦虑组(多重比较校正后P=0.003)、无度焦虑组与重度焦虑组(多重比较校正后P=0.017)比较差异有统计学意义。睡眠障碍分值在无焦虑组与中度焦虑组(多重比较校正后P=0.006)、无焦虑组与重度焦虑组(多重比较校正后P=0.008)比较差异有统计学意义。催眠药物分值在无焦虑组与轻度焦虑组(多重比较校正后P=0.013)、无焦虑组与中度焦虑组(多重比较校正后P=0.000)、无度焦虑组与重度焦虑组(多重比较校正后P=0.001)比较差异有统计学意义。日间功能障碍分值无焦虑组与轻度焦虑组(多重比较校正后P=0.004)、无焦虑组与中度焦虑组(多重比较校正后P=0.001)、无度焦虑组与重度焦虑组(多重比较校正后P=0.000)比较差异有统计学意义。结果显示,失眠伴发焦虑的患者比单纯失眠患者入睡时间长,睡眠效率低、使用催眠药物、日间精力较差;失眠伴发焦虑的患者比单纯失眠患者入睡眠质量差,睡眠时不适感觉较多。焦虑程度愈高,睡眠质量愈差。见表 3。
|
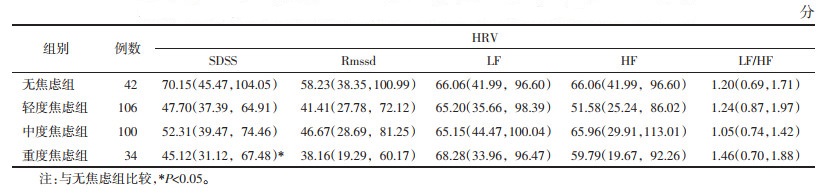
各组患者的HRV都为非正态,采用非参数检验。HRV进行差异检验,发现SDNN各组间分布不全相同,两两比较后发现,SDNN在无焦虑组与重度焦虑组(多重比较校正后P=0.047)比较差异有统计学意义。见表 4。
|
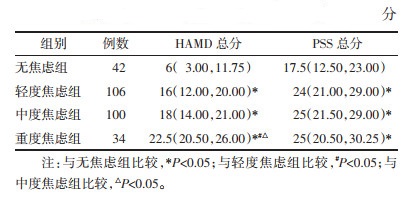
对HAMD和PSS进行差异检验,发现HAMD和PSS在各组间分布不全相同,两两比较后发现,HAMD在无焦虑组与轻度焦虑组(多重比较校正后P=0.001)、无焦虑组与中度焦虑组(多重比较校正后P=0.000)、无度焦虑组与重度焦虑组(多重比较校正后P=0.000)、轻度焦虑组与重度焦虑组(多重比较校正后P=0.000)、中度焦虑组与重度焦虑组(多重比较校正后P=0.001)比较差异有统计学意义。PSS在无焦虑组与轻度焦虑组(多重比较校正后P=0.005)、无焦虑组与中度焦虑组(多重比较校正后P=0.000)、无焦虑组与重度焦虑组(多重比较校正后P=0.025)比较差异有统计学意义。结果显示,失眠伴焦虑患者与单纯失眠者抑郁、压力程度更高。且随着焦虑程度加深,HAMA总分越高,说明抑郁程度更严重。见表 5。
|
过度劳损,容易耗伤阳气,诱发焦虑。《素问·生气通天论》云“阳气者,烦劳则张。”指阳气由于劳累过度,则阳气亢盛于外而失其所用[14]。“劳”有劳心、劳力之别。思虑过度、忧愁喜乐劳心,饮食不调、形体劳倦劳力,两者均会导致阳气受损,进而影响心神。本次研究纳入的282例失眠患者,不论焦虑程度的轻重都经历过较多的生活应激事件、既往经常熬夜、进食快咀嚼不充分、生闷气、思虑过多和承担过多。生闷气、思虑过度是劳心,熬夜、承担过多是劳力,应激事件则既劳力又劳心,劳心常伤脏精,劳力多耗形气,劳心劳力,则藏精形气同时受损,《素问·举痛论》概之以“劳则气耗”。
烦劳伤阳,诱发失眠。失眠的三因素模型是用来解释失眠障碍的发生发展和维持的广为接受的病因学理论模型[15],包括易感因素、促发因素和维持因素;其中应激性的生活事件[16]是失眠的诱发因素,容易失眠的性格特质如追求完美、过度思虑、敏感的倾向是失眠的易感因素,经常熬夜不规则的作息是失眠的维持因素。这些因素都与“烦劳伤阳”密切相关。
该研究通过对失眠伴焦虑患者常见症状进行聚类分析,初步拟为3个证候:肝郁脾虚、心胆气虚、心肝火旺。情志过极最易阻碍气机,肝失疏泄,肝气乘脾,则见善太息、胸胁胀满、脘闷食少、腹胀等;脾失运化,湿浊内生可见大便黏滞不爽;阳气郁遏化为阳虚肾损,则见疏懒退缩、思维迟缓、畏寒等,上述为肝郁脾虚之病机。肝郁化火,连及心肝二脏,可见心烦、口苦、头痛等,此为心肝火旺之病机。烦劳则张,亢阳之气伤及心胆,心胆阳虚则见心中紧缩感、胆小易惊、阵作心悸胸闷憋气,此为心胆气虚之病机。
3.2 阳气不精,精神失养《素问·生气通天论》云:“阳气者,精则养神,柔则养筋。”阐述了中医学中,阳气在生理状态下能够使精神强健、筋脉柔和这一基本认知。阴平阳秘,气血调和,则阳气输布如常,精神乃得平治。如果阳气虚,或邪气阻滞导致阳气运行失常,则可引起精神心理疾病,因此在《素问·生气通天论》中用“阳因而上,卫外者也;因于寒,欲如运枢,起居如惊,神气乃浮”阐明了阳气损伤导致的精神情志变化,在日常生活中,最常见的就是失眠和焦虑[14]。
《黄帝内经》认为,阳气与睡眠节律密切相关。如《灵枢·营卫生会》云:“气至阳而起,至阴而止。”言阳气在阳则寤,在阴则寐。《灵枢·大惑论》则进一步指出失眠的原因是“卫气不得入于阴,常留于阳”,即阳气不能按规律入于阴经,五脏失养,故而失眠。气血充盛者,气道剽悍滑利,阳气运行如常,故能保持睡眠节律;气血衰弱者反之。故而《难经》云:“老人卧而不寐,少壮寐而不寤者,何也?然:经言少壮者,血气盛,肌肉滑,气道通,营卫之行不失于常,故昼日精,夜不寤也。老人血气衰,肌肉不滑,营卫之道涩,故昼日不能精,夜不得寐也。”
阳气不精所导致的精神失养,不但表现为昼夜节律失常,焦虑状态也常常可见。临床上焦虑的患者多表现为精神运动性不安和忧郁易怒,心烦是其突出症状。而阳气虚衰常常导致烦躁和失眠。如在《伤寒论》第38条云“汗多亡阳,遂虚,恶风烦躁”;又如第61条云“下之后,复发汗,昼日烦躁不得眠”,用干姜附子汤温阳以安神,正可为佐证。本研究结果显示,焦虑水平越高,睡眠质量越差;而焦虑水平越高的患者,其压力水平和抑郁水平也往往较高。阳气者,烦劳则张。压力水平高和抑郁水平越高,则阳气不精的程度也更高,故而会有更高的焦虑水平;阳气不精,心神失养,故“昼不精,夜不瞑”,故而失眠。
3.3 心主神明,沟通形神心主神明,而心为火脏,为阳中之阳。故而阳气不精,势必会对形体之心脏造成影响,而这与“心主神明”又有密切联系。“心主神明”指心掌管人的心理活动,是人体的最高主宰。《灵枢·邪客》曰:“心者,五脏六腑之大主也,精神之所舍也。”这种功能的实现依赖于心血脉道之充盈。而心血之运行与阳气密切相关——心阳充沛,则血液运行正常,血液环周不休,心阳得以温煦四肢百骸。若心阳不足,则常常表现为心悸。
本研究表明,焦虑患者的心率变异度更高,这正是阳气不精、心阳受损的一种表现。西医研究认为,心理社会压力主要通过自主神经发挥对心脑血管疾病的影响[15],HRV是分析自主神经机制的一种有用的方法[16],也是衡量失眠患者中觉醒水平改变的潜在病理生理学标志物[17]。本次研究纳入的患者中,研究结果显示SDNN在无焦虑组与重度焦虑组差异有统计学意义(P<0.05)。SDNN代表自主神经总体功能,焦虑组均值整体低于非焦虑组。虽该试验未在LH/HF发现明显差异,但Cosgrave等[18]指出LF/HF代表交感/迷走神经的整体平衡性,LF/HF升高代表交感神经占据主导地位。在特质焦虑、恐惧症焦虑、广泛性焦虑障碍和预期焦虑人群存在SDNN降低,HF降低,LF/HF比值升高等HRV受损趋势[19]。还有研究发现,在静息状态下焦虑组患者LF/HF显著高于正常组[20],且与HAMA得分呈正相关,说明失眠伴焦虑患者,随着焦虑程度升高,交感神经张力增加。从中医角度看,心为火脏,阴平阳秘,心脏能得濡养,则无心悸等君主受扰的表现。而既是形体之君主,又是精神之主宰,故而情志病多与心悸等变化伴见,本研究从侧面证实了这一点。
综上所述,阳气在中医理论中至关重要,具有温暖、推动、防御和气化等功能,直接影响精神状态和睡眠质量。烦劳伤阳易致焦虑失眠,过度劳累会损伤阳气,影响心神。阳气不精导致精神失养,阳气虚或运行失常会引发精神心理疾病,如失眠和焦虑。心主神明,阳气不精会影响心脏功能,导致心悸等症状。本研究表明,焦虑患者的心率变异度更高,阳气不足影响自主神经功能,进一步加重失眠和焦虑。总之,阳气的状态与精神心理健康密切相关。临床治疗时,应关注患者情绪,适当使用温阳法,以期让失眠有更好的预后。
| [1] |
RIEMANN D, BENZ F, DRESSLE R J, et al. Insomnia disorder: State of the science and challenges for the future[J]. Journal of Sleep Research, 2022, 31(4): e13604. DOI:10.1111/jsr.13604 |
| [2] |
The Lancet. Waking up to the importance of sleep[J]. Lancet, 2022, 400(10357): 973. DOI:10.1016/S0140-6736(22)01774-3 |
| [3] |
张晓钢, 贾竑晓. 中西医结合治疗精神疾病伴发睡眠障碍述评[J]. 河南中医, 2018, 38(9): 1445-1449. |
| [4] |
MAO B, XIE Z L, LIU M J, et al. Associations of chronotype with anxiety, depression and insomnia among general adult population: A cross-sectional study in Hubei, China[J]. Journal of Affective Disorders, 2024, 351: 250-258. DOI:10.1016/j.jad.2024.01.188 |
| [5] |
王明进, 张俊青, 李娜, 等. 人际关系-社会节律干预联合药物治疗对失眠患者睡眠质量与生存质量的影响[J]. 中华行为医学与脑科学杂志, 2018, 27(8): 753-757. DOI:10.3760/cma.j.issn.1674-6554.2018.08.016 |
| [6] |
SACHA J, SOBON J, SACHA K, et al. Heart rate impact on the reproducibility of heart rate variability analysis[J]. International Journal of Cardiology, 2013, 168(4): 4257-4259. DOI:10.1016/j.ijcard.2013.04.160 |
| [7] |
张震, 王冬慧, 孙娜, 等. 失眠伴焦虑患者的脑功能及心率变异性分析[J]. 首都医科大学学报, 2021, 42(3): 464-469. DOI:10.3969/j.issn.1006-7795.2021.03.021] |
| [8] |
王岳青. 基于自主神经-脑肠-炎症免疫失眠伴焦虑患者临床特征及叙事医学实践治疗的效果研究[D]. 北京: 北京中医药大学, 2022.
|
| [9] |
中华医学会精神病学分会. 中国精神障碍分类与诊断标准第三版(精神障碍分类)[J]. 中华精神科杂志, 2001, 34(3): 184-188. DOI:10.3760/j:issn:1006-7884.2001.03.028 |
| [10] |
ØRSKOV P T, NORUP A. Validity and reliability of the Danish version of the Pittsburgh sleep quality index[J]. Scandinavian Journal of Public Health, 2023, 51(8): 1182-1188. |
| [11] |
曾子豪, 胡义秋, 彭丽仪, 等. 挫败感对青少年心理健康的影响: 压力知觉与人际关系的作用[J]. 心理发展与教育, 2024, 40(6): 865-876. |
| [12] |
XHYHERI B, MANFRINI O, MAZZOLINI M, et al. Heart rate variability today[J]. Progress in Cardiovascular Diseases, 2012, 55(3): 321-331. DOI:10.1016/j.pcad.2012.09.001 |
| [13] |
WEIPPERT M, BEHRENS K, RIEGER A, et al. Heart rate variability and blood pressure during dynamic and static exercise at similar heart rate levels[J]. PLoS One, 2013, 8(12): e83690. DOI:10.1371/journal.pone.0083690 |
| [14] |
陈丰, 林晓红, 许尤佳. 基于"阳气者, 精则养神"运用柴胡加龙骨牡蛎汤治疗心理睡眠疾病初思[J]. 天津中医药, 2023, 40(8): 997-1002. DOI:10.11656/j.issn.1672-1519.2023.08.09 |
| [15] |
赵运浩, 罗娴. 失眠的流行病学及发病机制研究进展[J]. 中国临床医生杂志, 2023, 51(12): 1397-1401. DOI:10.3969/j.issn.2095-8552.2023.12.004 |
| [16] |
IZUMI M, MANABE E, UEMATSU S, et al. Autonomic nervous system activity and anxiety and depressive symptoms in mothers up to 2 years postpartum[J]. Journal of Psychosomatic Obstetrics and Gynaecology, 2016, 37(2): 51-56. DOI:10.3109/0167482X.2016.1142970 |
| [17] |
LEVENSON J C, KAY D B, BUYSSE D J. The pathophysiology of insomnia[J]. Chest, 2015, 147(4): 1179-1192. DOI:10.1378/chest.14-1617 |
| [18] |
COSGRAVE J, PHILLIPS J, HAINES R, et al. Revisiting nocturnal heart rate and heart rate variability in insomnia: A polysomnography-based comparison of young self-reported good and poor sleepers[J]. Journal of Sleep Research, 2021, 30(4): e13278. DOI:10.1111/jsr.13278 |
| [19] |
琚明亮, 龙彬, 周琳琳. 2357例精神障碍患者心率变异分析[J]. 检验医学与临床, 2020, 17(18): 2638-2640, 2644. |
| [20] |
钟意娟, 皇甫恩, 王家同. 焦虑症患者心率变异性频谱分析的研究[J]. 中国行为医学科学, 2004, 13(3): 294-295. DOI:10.3760/cma.j.issn.1674-6554.2004.03.025 |
2. Beijing University of Chinese Medicine, Beijing 100020, China
 2025, Vol. 42
2025, Vol. 42