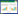文章信息
- 关娜, 苏妍.
- GUAN Na, SU Yan.
- 参麦地黄汤联合胰岛素治疗气阴两虚型妊娠期糖尿病的效果及对代谢指标和炎症因子水平的影响
- Effect of Shenmai Dihuang Decoction combined with insulin in the treatment of gestational diabetes mellitus with deficiency of qi and yin and its effect on metabolic indexes and inflammatory factor levels
- 天津中医药, 2025, 42(3): 297-300
- Tianjin Journal of Traditional Chinese Medicine, 2025, 42(3): 297-300
- http://dx.doi.org/10.11656/j.issn.1672-1519.2025.03.05
-
文章历史
- 收稿日期: 2024-09-15
2. 唐山市妇幼保健院内科, 承德 063000
妊娠期糖尿病(GDM)是妊娠期发生的葡萄糖不耐受,母体发生不良妊娠的风险增加[1]。随着科技和社会的快速发展,居民的日常生活及饮食结构发生较大改变,GDM的发病人数逐渐上升。影响GDM的因素包括肥胖、胰岛素抵抗及糖尿病家族史[2]。关于GDM的发病机制尚不明确,可能与胰岛β细胞有关[3]。临床关于降糖药物的使用尚未统一,主要治疗方式为胰岛素治疗[4]。然而,胰岛素治疗对部分孕妇的治疗效果并不理想,并且病情一旦发生变化,将会极大地威胁孕妇及胎儿的生命安全[5]。所以,科学合理地对GDM孕妇进行临床干预,能够提升孕妇及新生儿的安全性,降低临床风险。GDM属中医“消渴”范围,主要病因为素体脾虚及饮食不节,治疗原则主要为益气养阴及健脾生津。参麦地黄汤的组成包括麦冬、太子参及《小儿药证直诀》中的六味地黄丸,具有益气养阴及健脾益气的功效[6-7]。目前,关于参麦地黄汤联合胰岛素治疗GDM对代谢指标及炎症因子影响的报道尚不多见,本研究探讨了参麦地黄汤联合胰岛素治疗GDM的疗效及对代谢指标及炎症因子水平的影响,现报道如下。
1 资料与方法 1.1 一般资料选取2022年5月-2023年5月就诊于承德市中心医院的GDM患者120例,按随机数字表法随机分为观察组60例,对照组60例。患者年龄为20~40岁,孕周为24~29周,入院时患者身体质量指数(BMI)为20~26 kg/m2。观察组年龄(27.47±3.88)岁,孕周(26.72±1.12)周,BMI(24.13±1.56) kg/m2。对照组年龄(27.22±3.46)岁,孕周(26.65±1.13)周,BMI(24.08±1.53) kg/m2。两组年龄、孕周及BMI等方面比较,差异无统计学意义(P>0.05)。
1.2 纳入、排除标准纳入标准:1)符合西医诊断标准[8]。2)主症、次症及舌脉符合中医气阴两虚的诊断标准[9]。3)单胎妊娠。4)患者意识清晰,依从性良好。5)告知事项后,患者或家属均签署同意书。排除标准:1)合并妊娠期心脏病。2)入组前1个月内服用过降脂、降糖药物。3)B超证实为双胎或多胎妊娠。4)对本次研究药物过敏者。本研究经承德市中心医院伦理委员会批准(YLL20220126)。
1.3 方法 1.3.1 对照组给予胰岛素。餐前10~20 min,皮下注射门冬胰岛素(宜昌东阳光长江药业股份有限公司,国药准字S20220029,3 mL/支,规格100 U/mL),注射剂量依据患者的体质量,每天剂量0.5 U/kg,其中1/3为基础胰岛素,2/3为餐食胰岛素,密切监测血糖变化情况,依据血糖变化适当调节胰岛素用量。
1.3.2 观察组在对照组基础上添加参麦地黄汤。组方:太子参25 g,麦冬20 g,黄芪15 g,生地黄15 g,甘草12 g,五味子10 g,山药10 g,茯苓8 g。纯净水煎服,收集汤汁(120 mL),每日1剂,每日3次,服用3个月。
1.4 观察指标 1.4.1 疗效及不良妊娠结局显效:血糖正常且(持续至分娩);有效:血糖正常但水平不稳定,需持续用药;无效:效果不佳[10]。(有效例数+显效例数)/总例数×100%=总有效率。不良妊娠结局:两组GDM患者的不良妊娠结局包括新生儿死亡、剖宫产(判定标准:产程停滞,宫内感染、胎位异常、胎盘早剥及脐带脱垂)、新生儿窒息、胎儿窘迫。
1.4.2 代谢指标比较患者治疗前后代谢指标的变化。具体指标包括糖化血红蛋白(HbA1c)、空腹血糖(FBG)、餐后2 h血糖(2 h PG)、胰岛素抵抗指数(HOMA-IR)、空腹胰岛素(FINS)。
1.4.3 炎症因子采集患者静脉血(治疗前后)3 mL,离心取血清(转速3 000 r/min,离心半径10 cm,离心10 min),采用全自动酶免分析仪(URANUS AE,深圳市爱康生物科技股份有限公司)及酶联免疫吸附试验(ELISA)法测定白细胞介素-6(IL-6)、白细胞介素-1β(IL-1β)、肿瘤坏死因子-α(TNF-α)及超敏C反应蛋白(hs-CRP)水平。IL-1β、IL-6、TNF-α试剂盒(货号:ab214025,ab178013,ab181421)均购自Abcam公司,hs-CRP试剂盒(货号:D711314-0096,生工生物工程股份有限公司)。
1.5 统计学方法采用SPSS 24.0统计软件处理数据。计量资料采用均数±标准差(x±s)表示,治疗前后比较采用配对t检验,组间比较采用两独立样本t检验。计数资料用例数及百分比[例(%)]表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果 2.1 两组疗效比较观察组显效30例,有效26例,无效4例,总有效率为93.33%;对照组显效25例,有效18例,无效17例,总有效率为71.67%。两组总有效率比较,差异有统计学意义(P<0.05)。见表 1。
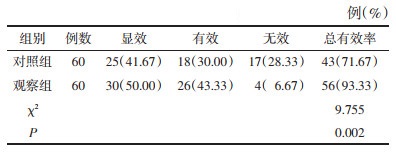
观察组新生儿死亡0例,胎儿窘迫1例,新生儿窒息1例,剖宫产24例,不良妊娠结局发生率为43.33%;对照组新生儿死亡1例,胎儿窘迫3例,新生儿窒息1例,剖宫产38例,不良妊娠结局发生率为71.67%。两组不良妊娠结局发生率比较,差异有统计学意义(P<0.05)。见表 2。
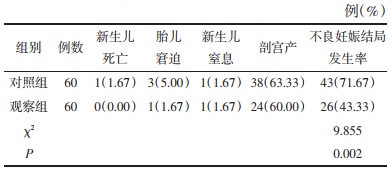
两组治疗前血糖水平比较,差异无统计学意义(P > 0.05),具有可比性。治疗后两组患者HbA1c等水平均下降(P<0.05),观察组下降幅度较大(P<0.05)。见表 3。
|
两组治疗前HOMA-IR、FINS水平比较,差异无统计学意义(P > 0.05),具有可比性。治疗后两组患者HOMA-IR等水平均降低(P<0.05),观察组降低幅度较大(P<0.05)。见表 4。
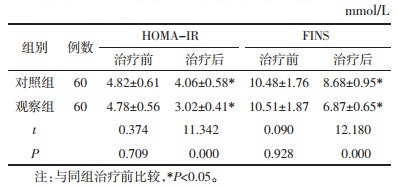
|
两组治疗前炎症因子水平比较,差异无统计学意义(P > 0.05),具有可比性。两组治疗后患者IL-1β等水平均下降(P<0.05),观察组患者下降幅度较大(P<0.05)。见表 5。
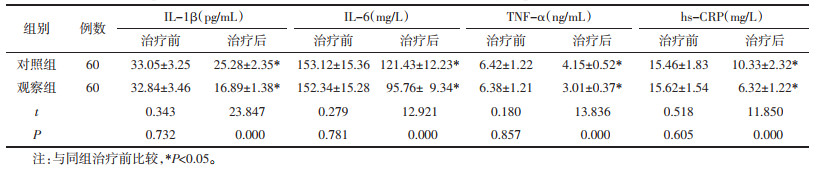
|
GDM的病理生理学变化包括,由于孕妇摄入热量增加、孕期体质量增加、胎盘激素(如胎盘生长激素及胎盘催乳素)导致怀孕期间孕妇胰岛素需求升高,随着妊娠进一步发展,胰岛β细胞水平升高,孕妇对胰岛素需求增大,当胰岛素分泌不足时会导致GDM发生。相关报道显示,GDM患者产后糖代谢会恢复,但会增加产妇未来发生2型糖尿病的风险,母体葡萄糖通过胎盘运输至胎儿,输送方向取决于胎儿与母体葡萄糖水平之间的浓度梯度,怀孕后期,胎儿将母体葡萄糖越来越多地输送至自身,导致母体葡萄糖水平下降,所以为了维持母体与胎儿之间胎盘上的葡萄糖浓度梯度,母体的胰岛素抵抗增加,葡萄糖产生增加[11-12]。研究发现,GDM患者不良反应发生率能够通过及时有效的治疗降低[13]。研究表明,西药配合饮食控制治疗GDM疗效不佳[14]。本研究观察了参麦地黄汤联合胰岛素治疗GDM对患者代谢指标及炎症因子水平的影响,并进行探讨。
中医理论认为,GDM的发生会导致血气下聚,阴损及气血阴阳皆衰,进而引发脾虚肾亏[15]。参麦地黄汤包含太子参、熟地黄等中药,常用来治疗GDM,具有药效好及毒副作用小的特点。太子参能补肺、健脾、生津,黄芪可以补气固表,共奏健脾补肾、清热养阴及益气生津的功效[16]。本研究中,观察组总有效率高于对照组,不良妊娠结局发生率低于对照组,表明参麦地黄汤联合胰岛素治疗能够提升临床疗效,降低不良妊娠结局的发生率,疗效理想。
研究显示,黄芪能够降低血糖水平,在肾上腺素引发血糖升高后发挥拮抗作用,调节其恢复正常水平;茯苓可缓解胰岛细胞受损,抑制自由基产生,促进机体产生胰岛素,维持血糖的动态平衡[17]。有研究显示,血糖水平的主要检测指标为HbA1c、FBG及2 hPG,其能够评估患者血糖[18]。治疗后,观察组患者HbA1c等水平较低,表明表明参麦地黄汤联合胰岛素治疗能够显著改善患者的临床症状,维持GDM患者血糖处于正常水平。
妊娠是一个轻微炎症反应过程,妊娠12周血清CRP水平明显升高,胎盘组织分泌TNF-α诱导GDM的发生与发展,IL-6参与炎症反应加剧妊娠期的胰岛素抵抗。GDM患者发病时会破坏血小板,释放大量IL-1β,血清中IL-1β水平显著增加,此外,患者持续的高血糖状态促进激酶的介导作用,刺激IL-1β表达。参麦地黄汤共同作用可调节炎症因子水平,修复胰岛细胞受损。治疗后,观察组血清IL-1β、IL-6、TNF-α及hs-CRP低于对照组,说明参麦地黄汤联合胰岛素治疗能够改善糖脂代谢,可能是方剂中的甘草发挥抗炎作用,促进患者恢复。
综上所述,参麦地黄汤联合胰岛素治疗能够降低GDM患者不良妊娠发生率、血糖水平、HOMA-IR、FINS水平及血清IL-1β、IL-6、TNF-α及hs-CRP水平。
| [1] |
丁爱玲, 李飞, 董旭东, 等. 妊娠期高血压疾病和妊娠期糖尿病对母胎体系中铜和铬分布的影响[J]. 中国妇幼保健, 2023, 38(9): 1553-1556. |
| [2] |
LIANG Z X, WANG L S, LIU H K, et al. Genetic susceptibility, lifestyle intervention and glycemic changes among women with prior gestational diabetes[J]. Clinical Nutrition, 2020, 39(7): 2144-2150. DOI:10.1016/j.clnu.2019.08.032 |
| [3] |
VITACOLONNA E, SUCCURRO E, LAPOLLA A, et al. Guidelines for the screening and diagnosis of gestational diabetes in Italy from 2010 to 2019:Critical issues and the potential for improvement[J]. Acta Diabetologica, 2019, 56(11): 1159-1167. DOI:10.1007/s00592-019-01397-4 |
| [4] |
宋耕, 杨慧霞. "美国妇产科医师协会临床实践指南: 妊娠期糖尿病"介绍[J]. 中华围产医学杂志, 2017, 20(11): 838. |
| [5] |
沙南希, 安书杰, 孟华, 等. 加味四君子汤联合胰岛素治疗气阴两虚型妊娠期糖尿病的效果及对母婴结局的影响[J]. 海南医学, 2023, 34(5): 667-671. |
| [6] |
王华. 参麦地黄汤联合达格列净对气阴亏虚型早期糖尿病肾病患者血糖及尿微量白蛋白的影响: 附49例临床资料[J]. 江苏中医药, 2022, 54(4): 44-46. |
| [7] |
任利, 尚国涛, 马晓红, 等. 参麦地黄汤对妊娠期糖尿病患者糖化血红蛋白、脂联素及妊娠结局的影响[J]. 海南医学, 2020, 31(6): 692-695. |
| [8] |
中华医学会妇产科学分会产科学组, 中华医学会围产医学分会妊娠合并糖尿病协作组. 妊娠合并糖尿病诊治指南(2014)[J]. 中华妇产科杂志, 2014, 49(8): 561-569. |
| [9] |
李军, 胡晓娟, 屠立平, 等. 基于舌象参数与多指标特征联合的2型糖尿病风险预测模型[J]. 中国中医基础医学杂志, 2021, 27(3): 451-456, 501. |
| [10] |
宋微. 六味地黄汤加减结合胰岛素治疗妊娠期糖尿病的临床观察[J]. 糖尿病新世界, 2019, 22(1): 75-76. |
| [11] |
YANG G R, DYE T D, LI D M. Effects of pre-gestational diabetes mellitus and gestational diabetes mellitus on macrosomia and birth defects in Upstate New York[J]. Diabetes Research and Clinical Practice, 2019, 155: 107811. |
| [12] |
LENDE M, RIJHSINGHANI A. Gestational diabetes: Overview with emphasis on medical management[J]. International Journal of Environmental Research and Public Health, 2020, 17(24): 9573. |
| [13] |
付华平, 刘芳, 刘妍伶. 妊娠期糖尿病不同治疗方式对妊娠结局的影响分析[J]. 糖尿病新世界, 2023, 26(4): 43-46. |
| [14] |
RADZICKA S, ZIOLKOWSKA K, ZABOROWSKI M P, et al. Serum homocysteine and vitamin B12 levels in women with gestational diabetes mellitus[J]. Ginekologia Polska, 2019, 90(7): 381-387. |
| [15] |
漆海宁. 黄芪四君子汤加减方对妊娠期糖尿病(气阴两虚型)血清炎症指标和妊娠结局的影响[J]. 中国计划生育和妇产科, 2018, 10(8): 41-45. |
| [16] |
陈昆. 二甲双胍联合黄芪四君子汤治疗妊娠期糖尿病的疗效及对妊娠结局、糖化血红蛋白水平的影响[J]. 川北医学院学报, 2018, 33(6): 906-909. |
| [17] |
程慧敏, 梅彬. 个体化营养干预联合黄芪四君子汤对妊娠期糖尿病患者妊娠结局的影响[J]. 中国妇幼保健, 2016, 31(6): 1317-1319. |
| [18] |
卢敏, 王英, 陈青, 等. 炎性及脂肪细胞因子与妊娠期糖尿病发病的相关性及在产褥期的变化[J]. 中国妇幼保健, 2018, 33(8): 1767-1770. |
2. Internal Medicine Department of Tangshan Maternal and Child Health Hospital, Tangshan 063000, China
 2025, Vol. 42
2025, Vol. 42