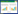文章信息
- 李琳琳, 毕鸿雁, 孙文玉, 陈玉潇, 徐朦婷, 郝世杰, 邹建鹏, 娄天伟, 王万宏, 刘西花, 李超, 陈国明
- LI Linlin, BI Hongyan, SUN Wenyu, CHEN Yuxiao, XU Mengting, HAO Shijie, ZOU Jianpeng, LOU Tianwei, WANG Wanhong, LIU Xihua, LI Chao, CHEN Guoming
- 运动想象联合呼吸训练对脑卒中患者肺功能影响临床观察
- Effect of exercise imagination combined with respiratory training on pulmonary function in stroke patients
- 天津中医药大学学报, 2021, 40(1): 55-61
- Journal of Tianjin University of Traditional Chinese Medicine, 2021, 40(1): 55-61
- http://dx.doi.org/10.11656/j.issn.1673-9043.2021.01.12
-
文章历史
收稿日期: 2020-10-22
2. 山东中医药大学, 济南 250014
2. Shandong University of Traditional Chinese Medicine, Jinan 250014, China
脑卒中又称脑血管意外,起病迅速,可引起局限性或全脑性功能障碍,具有高复发率、高发病率、高病死率和高致残率等特点[1]。脑卒中患者的偏瘫侧不仅肢体力量降低且呼吸肌力量同样也会降低,再加上卧床时间较长、活动量少,易导致肺部炎症、呼吸困难等并发症,降低患者生活质量[2-3]。脑卒中患者由于血液不能发挥正常濡养脑组织的功能,神经-体液-免疫调节系统出现紊乱,降低机体的免疫能力,从而大大增加肺部感染的几率。另外,脑卒中患者的发病年龄偏大以及急性期的卧床恢复也会导致其呼吸能力的下降,使肺功能减弱[4]。有学者研究发现,接近一半的脑卒中患者存在膈肌活动度降低的问题,吸气肌与呼气肌的肌力明显减弱,第1秒用力呼气量(FEV1)与用力肺活量(FVC)严重降低。脑卒中在中医归属于中风范畴,又称为半身不遂,风邪偏客于身一边,出现偏枯,气血虚弱,表现出乏力、气虚的症状。针对中风的后遗症治疗,不仅要关注偏枯侧身体的濡养,也要重视补气,气机条达方能濡脑清窍。所以脑卒中康复如果仅仅重视肢体康复而忽视肺康复,非常不利于脑卒中患者的全面康复[5]。
多项临床试验证明,脑卒中患者无论进行胸式或腹式呼吸的训练还是借助设备进行吸气肌力量或呼气肌力量的训练均能不同程度地提高呼吸肌肌力,改善肺通气,提高肺功能[6]。运动想象指在感官未受到相应刺激的情况下,通过中枢神经系统的调节而产生一种类似感受器受刺激出现的反应,该概念源于心理意像[7]。简言之,运动想象即凭借想象去完成一些动作,并未产生实际运动,属于一种特殊的运动状态,这些理念早在20世纪就被研究者证实[8]。目前对运动想象比较公认的机制为心理神经肌肉理论,脑卒中患者虽然存在躯体功能障碍,但原本储存在中枢神经系统中的“流程图”并未消失,运动想象可以完善此“流程图”[9]。国内外大量学者研究证实,运动想象不仅可以改善脑卒中患者的吞咽、认知功能而且可以改善上下肢功能,提高日常生活能力[10-13]。既然运动想象可以改善神经中枢和效应器间的信息传递,提高其运动能力,又因导致脑卒中患者功能障碍的根本原因在于中枢神经系统与效应器间无法进行正常的信息传递,所以可以通过运动想象改善呼吸神经中枢支配呼吸肌的“流程图”,提高呼吸能力,增强肺功能。单纯的呼吸训练可以改善脑卒中患者的肺功能已得到证实,运动想象可以起到实际运动的效果,强化神经肌肉系统,但运动想象对脑卒中肺功能影响的研究甚少。本研究通过运动想象联合呼吸训练探究其对脑卒中患者肺功能的影响,具有一定的临床创新性,为临床提供丰富的治疗手段,也为脑卒中患者的肺康复提供临床依据。
1 资料与方法 1.1 资料与分组选取2017年5月-2018年5月在山东中医药大学附属医院康复科接受康复训练的83例住院脑卒中患者,根据随机数字表法将患者随机分为运动想象联合呼吸训练组(简称联合训练组)27例、呼吸训练组28例及对照组28例。试验过程中,3组各有1例因依从性差脱落,呼吸训练组有1例血压不稳、1例提前出院脱落,对照组有1例血压不稳、1例提前出院脱落,最终有76例完成研究,其中缺血性脑卒中34例,充血性脑卒中42例。最终纳入联合训练组26例,男14例,女12例,其中缺血性脑卒中12例,充血性脑卒中14例;呼吸训练组25例,男12例,女13例,其中缺血性脑卒中12例,充血性脑卒中13例;对照组25例,男13例,女12例,其中缺血性脑卒中10例,充血性脑卒中15例。
1.2 纳入标准与排除标准 1.2.1 纳入标准1) 脑卒中的诊断标准参考《脑出血治疗指南》及《中国急性缺血性脑卒中诊治指南2010》[14-15]。2)首次发病,年龄35~75岁,病程≤6个月。3)没有认知障碍,具有一定的想象能力。4)具有呼吸功能障碍:患者最大吸气压(MIP)、吸气峰值流速(PIF)、FVC、呼气峰流速(PEF)、最大通气量(MVV)、FEV1实际值分别占各自理论值的30%~50%。5)无严重心、肺、肝、肾等脏器疾病。6)自愿签署知情同意书。
1.2.2 排除标准1) 生命体征不稳定者。2)交流沟通障碍者。3)依从性差者。4)精神障碍者。5)运动觉及视觉想象问卷(KVIQ)评分<25分。
KVIQ是运动想象问卷(MIQ)的改进版,包含上下肢、躯干、肩部和头部的运动,每个运动包括运动觉和视觉两个成分,分5级,1分为低想象力,5分为高想象力,参与者根据自己表现进行评分[16]。
1.3 康复方法 1.3.1 对照组对照组进行常规的康复功能训练[物理治疗(PT)、作业治疗(OT)],每次30 min,每日1次,每周5次,共12周。常规康复训练内容包括:1)肢体良肢位摆放,避免患侧卧位时压迫患侧肢体,给患者及其家属进行教育指导,使其知道正确的肢体摆放有利于患者的整体康复。2)关节活动度训练,先训练近端,再训练远端,循序渐进,逐步增大活动范围,具体以患者可耐受为原则。3)强制性运动训练,尽可能减少健侧肢体的活动,增加患者患侧肢体的利用率,从而达到改善患者肢体功能的效果。4)核心力量训练,主要是强化躯干力量的训练,像躯干旋转、翻身训练和臀桥等。5)Bobath训练,主要包括上下肢和躯干关键点的控制训练。6)平衡训练,根据脑卒中患者的功能状态,按照从易到难的原则,进行相应的平衡能力训练。7)步行训练,仪器辅助下的减质量训练、平行杠内重心的移动、辅助行走、跨越障碍物等。
1.3.2 呼吸训练组呼吸训练组在常规康复的基础上增加呼吸训练,包括腹式呼吸(患者仰卧,膝下可放枕头,使其放松,手放于上腹部,嘱患者缓慢用鼻子吸气、嘴吐气,吸气时腹部慢慢鼓起,最高点保持2~3 s,呼气时肚脐慢慢收缩靠近腰椎,每次5~10 min,每日2次,每周10次,共12周)、缩唇呼吸(取舒适体位,嘱患者鼻吸口呼,采用上述腹式呼吸,注意呼气时需做吹口哨样状,每次5~10 min,每日2次,每周10次,共12周)、膈肌抗阻训练(根据患者情况取合适体位,进行腹式呼吸,吸气时需在患者上腹部施加阻力,呼气时撤去阻力,每次5~10 min,每日2次,每周10次,共12周)、吸气肌训练(采用POWER breathe K5阈值压力负荷训练器进行吸气肌肌力训练,每次吸30个,每日2次,每周10次,共12周)、呼气肌训练(采用呼吸两用器进行呼气肌训练,挡位根据患者情况选择,每次30个,每日2次,每周10次,共12周)、咳嗽训练(具体操作包括两次的正常呼吸和最后1次的用力咳嗽)、胸廓横向呼吸(取舒适体位,双手置于下胸廓,首先感知患者的呼吸节奏,嘱其吸气时抵抗外力扩张胸廓,在呼气末治疗师给其施加助力,使吐气更充分,每次5~10 min,每日2次,每周10次,共12周)。
1.3.3 联合训练组联合训练组在呼吸训练组的基础上进行运动想象训练,每次15 min,每日2次,每周10次,共12周。具体操作方式为:患者仰卧,置于安静的环境中,接受治疗师的语言指导。全身放松3 min,患者想象自己躺在一个安静而舒适的地方,通过肌肉交替收缩放松的方式,依次放松双脚、下肢、上肢和双手。提示患者进行间断的运动想象10 min,如“想象您在吹气球”“想象您面前放着一盘刚出锅的酱排骨”“想象您躺在花海里,尽情享受花的芬香”“想象您在用吸管喝着牛奶”“想象您腹部绑了腹带时的呼吸”等,需强调患者利用全部的感觉去感知。最后治疗师通过倒数10个数,让患者缓慢睁开眼睛。
3组患者的康复训练均在治疗师协助下完成。
1.4 评定方法 1.4.1 吸气肌功能评估对全部患者训练前后均使用POWER breathe K5测试系统评估其吸气肌功能。监测指标:MIP、PIF。MIP代表吸气肌的最大强度,是反映吸气肌力量最重要的指标;PIF反映吸气肌快速收缩的能力。
1.4.2 肺通气功能评估使用德国SCHILLER肺功能评估设备对全部患者训练前后进行静态肺试验评估。监测指标:FVC、PEF、MVV、FEV1。FVC反映将测定肺活量的气体用最快速度呼出的能力;PEF能够反映气道有无阻塞;MVV代表通气储备能力;FEV1即深吸气末,以最快速度用力呼出的气量。
3组患者治疗前、治疗12周末均进行吸气肌功能和肺通气功能的评估。所有患者在试验开始前1 d及结束后1 d统一进行评估。
1.5 统计学方法采用SPSS 23.0软件进行统计分析,计量资料服从正态分布,以均数±标准差(x±s)表示,组内治疗前后比较采用配对t检验,组间比较采用单因素方差分析,组间两两比较采用LSD法;计数资料用构成比表示,组间比较采用χ2检验。P < 0.05为差异有统计学意义。
2 结果 2.1 3组患者基本资料比较3组患者的性别、病程、年龄、诊断类型均无统计学差异(P>0.05),具有可比性。见表 1。
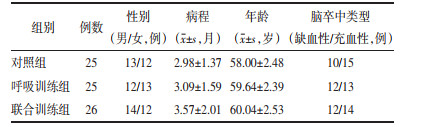
在接受康复训练前,3组患者MIP、PIF比较差异无统计学意义(P>0.05)。经过12周训练,联合训练组与呼吸训练组的吸气肌功能指标均较治疗前明显提高(P < 0.05),联合训练组及呼吸训练组的MIP、PIF明显优于对照组(P < 0.05),联合训练组与呼吸训练组组间MIP、PIF比较差异无统计学意义(P>0.05)。见表 2。
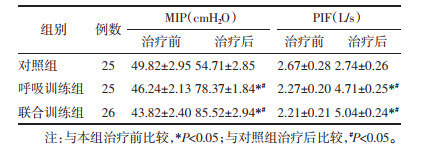
在接受康复训练前,3组患者的FVC、PEF、MVV、FEV1比较差异无统计学意义(P>0.05)。经过12周的训练,联合训练组与呼吸训练组的肺通气功能指标均较治疗前明显提高(P < 0.05),联合训练组及呼吸训练组的FVC、PEF、MVV、FEV1均较对照组明显提高(P < 0.05),联合训练组的FVC、MVV、FEV1明显优于呼吸训练组(P < 0.05),两训练组PEF比较差异无统计学意义(P>0.05)。见表 3。
脑卒中患者由于中枢神经系统损伤,不仅导致神经-内分泌-免疫系统调节功能紊乱,而且可以造成运动功能障碍,严重降低患者的运动能力,尤其急性期长期卧床,均会不同程度地降低患者呼吸储备能力,导致其肺功能降低[4, 17]。脑卒中患者呼吸能力降低,不利于痰液的排除,增加肺部感染的风险,延长康复疗程,不利于身心康复,阻碍全面康复的进程[18]。目前,大多数康复治疗师不再仅仅关注肢体康复,而是逐渐认识到肺部康复的重要性,有效的肺康复训练有利于患者的全面康复,贴近生物-心理-社会的康复医学模式,提高偏瘫患者的生活质量。运动想象是通过感觉、运动、认知等多重感知的联合作用,形成“控制中心”,从而模拟一个特定动作的过程。例如想象自己在花丛中捉蝴蝶,但实际上肢体并没有运动。部分脑卒中患者同时伴有运动障碍和认知、交流障碍,考虑到运动想象的可实施性,本研究纳入的脑卒中患者需满足KVIQ评分>25分,确保可以完成想象任务。虽然试验开始前,患者均已同意接受治疗并签署知情同意书,但治疗期间仍可能出现问题,比如患者或家属质疑训练方法的有效性、依从性差等问题。主治医师和治疗师应及时与患者沟通,并介绍现代康复理论与技术,让患者更多了解现有的康复治疗方法,增强患者的康复信心。
本研究发现,与呼吸训练组相比,联合训练组患者在FVC、MVV、FEV1方面提高明显,且差异具有统计学意义(P<0.05)。研究中所采用的运动想象主要是与呼吸训练相关的动作,比如想象在闻花的香味,类似于用鼻子嗅气,做深呼吸;想象在用吸管喝牛奶,与POWER breathe K5训练原理相同;想象腹部被绑了腹带时的呼吸状态,与膈肌抗阻训练相似等,均是增强呼吸功能的训练。运动想象会产生和实际运动一样的效果,无论该动作是否真实发生,大脑皮层的兴奋区域是相同的,神经产生电信号支配肌肉运动做功。但是联合训练组的PEF、MIP、PIF与呼吸训练组比较,差异没有统计学意义(P>0.05),运动想象联合呼吸训练较单纯呼吸训练并未表现出优势。PEF可以反映气道阻塞情况,本研究结果说明治疗后联合训练组与呼吸训练组患者的气道都比较稳定,未见明显变化。MIP代表吸气肌的最大强度,是反映吸气肌力量最重要的指标。PIF能反映吸气肌快速收缩的能力。本研究结果说明运动想象与呼吸训练增强快肌纤维收缩能力差别不大,进而并没有表现出明显优势。
目前普遍认为心理神经肌肉理论是运动想象疗法的核心,机体运动想象时激活的脑部区域和实际运动是一致的,唯一区别在于前者存在反馈机制,后者不存在反馈[19]。联合训练组的患者通过声音的提示,想象自己在做与呼吸训练相似的动作,此时大脑的活跃区域和实际做运动时的活跃区域一致,均能增强呼吸的神经肌肉功能,加强呼吸中枢与呼吸肌的联系,提高呼吸肌力量,改善肺功能。冉茂胜等[20]发现运动想象可通过扩大功能性磁共振成像(fMRI)脑运动激活区,进而改善偏瘫患者的上肢功能。虽然患者并未进行实际运动,但通过想象一些上肢活动的动作也能使相应的神经区域兴奋,刺激执行动作的肌肉,促进肌力的增加。如果让患者想象的内容是与呼吸训练相似的动作,则与实际进行呼吸训练的效果一样,都会激活呼吸的神经肌肉系统,促进呼吸肌肌力的恢复。脑卒中患者中枢神经受损后,通过反复强化训练可促进受损区域神经元轴突的生长发芽,代偿受损区域功能的神经组织与损伤区的神经组织重新建立联系,促进其中枢神经系统的恢复[21]。中枢神经损伤后康复治疗的核心是结构和功能的重建,运动想象疗法可直接刺激脑组织,通过激活相似的大脑皮层和强化运动神经元存储的“程序图”以促进大脑皮质重塑[22]。Milton等[23]借助脑成像技术发现患者在做手和手指的想象运动时,会产生和实际运动相同的神经肌肉冲动。也有学者发现无论从临床疗效角度,还是通过影像学观察,运动想象疗法均能改善脑卒中患者的运动能力,提高其生活质量[16]。同样,运动想象通过激活大脑控制呼吸的“程序图”,再传送至效应器,引起呼吸肌收缩;呼吸训练可以直接增强呼吸肌肌力,运动想象联合呼吸训练可以反复强化大脑皮层的呼吸运动区和呼吸效应器间的联系,这种反复强化可以形成相应的条件反射,从而改善呼吸的神经肌肉调节能力,提高呼吸能力。
有意识的呼吸运动,一般遵循如下流程:首先呼吸中枢兴奋发出指令,然后传出神经将兴奋传至呼吸肌,最后效应器完成相应动作,即呼吸肌进行收缩舒张运动进而完成呼吸运动。然而,人体是一个非常缜密的系统,存在自我反馈调节,如果此时呼吸强度过大或过小,感受器会将这种电信号经传入神经输送至呼吸中枢,呼吸中枢进行相应调整,最终使呼吸强度处于一个最佳状态。本研究中的运动想象内容需强调患者利用全部的感觉去感知,想象您在吹气球、想象您在用吸管喝着牛奶及想象您腹部绑了腹带时的呼吸,这几个运动想象动作属于抗阻呼吸训练,抗阻训练是增强肌肉力量的最佳训练方法,当然呼吸肌也不例外,并且这些运动想象动作如同真实运动一样激活呼吸中枢,然后呼吸中枢发出指令,支配相应的呼吸肌进行收缩运动,从而增强肌肉力量。想象您面前放着一盘刚出锅的酱排骨和想象您躺在花海里,尽情享受花的芬香,这两个运动想象动作如同腹式呼吸训练,从而增大横膈膜的活动度,提高肺活量。联合训练组中想象动作的设计原理,均遵循临床的呼吸训练方法,因为运动想象与实际运动有着相同的“流程图”,运动想象有利于受损神经组织的修复,从而达到实际运动的效果,提高脑卒中患者的肺功能。近年来,大量研究发现主动训练更有利于脑卒中患者的康复,运动想象通过其意识的主动参与,提高积极性,更能促进神经功能的重建,促进呼吸中枢神经的恢复,改善呼吸功能。想象运动激活的脑组织区域与实际运动相同,两者均能激活已储存在大脑皮质的“运动模式”,从而可以达到相同的治疗效果[24-25]。
无论肢体运动还是呼吸都存在各自的“程序图”,运动想象能改善运动功能同样也能提高呼吸功能,区别在于运动想象的动作不同,从而达到不同的治疗效果。目前,运动想象疗法对偏瘫患者的临床研究主要集中在运动功能、认知及生活能力等方面,却对其呼吸方面的研究甚少。本研究通过临床试验发现运动想象联合呼吸训练可以更好地改善脑卒中患者的肺功能,运动想象通过激活完善大脑皮层呼吸的“程序图”,而该“程序图”是呼吸中枢支配呼吸肌的运动模式,通过重复强化,加强神经肌肉间的联系,增强呼吸肌的收缩能力,改善呼吸功能。本研究发现通过运动想象再配合呼吸训练较单纯的呼吸训练能更好地改善偏瘫患者的肺功能。呼吸训练可以强化呼吸神经肌肉系统的联系,运动想象(与呼吸有关的运动)也能增强呼吸神经肌肉系统的联系,通过反复强化呼吸中枢与呼吸肌的联系,不但能够激活大脑皮质的呼吸中枢,而且可以增强呼吸肌力量,整体改善呼吸功能。
《庄子·刻意篇》是最早提及“导引”一词的经典著作,载有“吹呴呼吸,吐故纳新,熊经鸟伸,为寿而已矣,此道(通导)引之士,养形之人,彭祖寿考者之所好也”。《诸病源候论》也对“导引”一词进行阐明,如“引之者,引此旧身内恶邪伏气,随引而出,故名导引”。导引起初是为了延年益寿,后来发展成为一种治病方法。经过历代医家的总结归纳,最后一致认为导引是集呼吸、运动和意念为一体的中国传统运动疗法。“六字诀”属于中国传统功法的重要组成部分,其内容包含嘘字诀、呬字诀、呵字诀、呼字诀、吹字诀、嘻字诀,共6个字诀,通过呼吸吐纳配合肢体运动,起到疏通经络、调节脏腑的作用。研究发现,无论是出血性脑卒中还是缺血性脑卒中患者,通过进行六字诀练习,患者FVC、FEV1和MVV均有较大程度提高,肺功能得到明显改善[26]。运动想象配合呼吸训练和中医导引有着异曲同工之妙,均能改善脑卒中患者的肺功能。
另外,运动想象具有耗材少、便于开展、绿色环保、针对性强、可重复率高等优点,可以广泛应用于临床。希望以后能有更充分的理论与临床疗效来证明运动想象对呼吸功能的影响。本试验存在一定的局限性,如纳入患者需要具有一定的想象能力,对患者要求较高,导致临床上一部分患者并不能参与试验。试验结果存在一定的偏倚,特别是对量表的评分难免受评估者主观因素的影响。另外,本研究是严格按照试验程序完成的,试验结果的推广存在一定困难,因为纳入患者均来自同一所医院,大大降低了人群多样性。
| [1] |
LOZANO R, NAGHAVI M, FOREMAN K, et al. Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010:a systematic analysis for the global burden of disease study 2010[J]. The Lancet, 2012, 380(9859): 2095-2128. DOI:10.1016/S0140-6736(12)61728-0 |
| [2] |
MILLER K J, HUNT M A, POLLOCK C L, et al. Protocol for a randomized controlled clinical trial investigating the effectiveness of fast muscle Activation and stepping training (FAST) for improving balance and mobility in sub-acute stroke[J]. BMC Neurology, 2014, 14: 187-209. DOI:10.1186/s12883-014-0187-y |
| [3] |
BETTGER J P, ZHAO X, BUSHNELL C, et al. The association between socioeconomic status and disability after stoke: findings from the adherence e valuation after ischemic stroke longitudinal (AVAIL) registry[J]. BMC Public Health, 2014, 14: 281-288. DOI:10.1186/1471-2458-14-281 |
| [4] |
孙瑞, 李洁, 周芳, 等. 不同呼吸训练方式对患者脑卒中后疲劳程度及膈肌功能的影响[J]. 华中科技大学学报(医学版), 2016, 45(5): 543-546. SUN R, LI J, ZHOU F, et al. Effects of different respiratory training methods on fatigue degree and diaphragm function after stroke[J]. Journal of Huazhong University of Science and Technology(Medical Edition), 2016, 45(5): 543-546. |
| [5] |
MESSAGGI-SARTOR M, GUILLEN-SOLA A, DEPOLO M, et al. Inspiratory and expiratory muscle training in subacute stroke: a randomized clinical trial[J]. Neurology, 2015, 85(7): 564-572. DOI:10.1212/WNL.0000000000001827 |
| [6] |
郝世杰, 李琳琳, 毕鸿雁, 等. 六字诀联合吸气肌训练对脑卒中偏瘫患者肺功能的影响[J]. 中国康复, 2018, 33(2): 107-110. HAO S J, LI L L, BI H Y, et al. Effects of six character formula combined with inspiratory muscle training on pulmonary function of stroke patients with hemiplegia[J]. China Rehabilitation, 2018, 33(2): 107-110. |
| [7] |
HOSSACK J C. Mental Imagery[J]. Sexual Medicine Reviews, 1950, 30(8): 543-545. |
| [8] |
DECETY J. The neurophysiological basis of motor imagery[J]. Behavioural Brain Research, 1996, 77(1-2): 45-52. DOI:10.1016/0166-4328(95)00225-1 |
| [9] |
PAGE S J, LEVINE P, SISTO S A, et al. A randomized efficacy and feasibility study of imagery in acute stroke[J]. Clinical Rehabilitation, 2001, 15(3): 233. DOI:10.1191/026921501672063235 |
| [10] |
张红文, 马静. 运动想象疗法对脑卒中后吞咽障碍患者护理观察[J]. 中国疗养医学, 2017, 26(7): 722-724. ZHANG H W, MA J. Nursing observation of motor imagery therapy on dysphagia after stroke[J]. Chinese Journal of Convalescent Medicine, 2017, 26(7): 722-724. |
| [11] |
公维军. 运动想象疗法对脑卒中患者认知功能的康复作用[J]. 中国现代神经疾病杂志, 2017, 17(6): 415-420. GONG W J. Rehabilitation effect of motor imagery therapy on cognitive function of stroke patients[J]. Chinese Journal of Modern Neurological Diseases, 2017, 17(6): 415-420. |
| [12] |
LEBON F, COLLET C, GUILLOT A. Benefits of motor imagery training on muscle strength[J]. Journal of Strength and Conditioning Research, 2010, 24(6): 1680-1687. DOI:10.1519/JSC.0b013e3181d8e936 |
| [13] |
张有超, 李斌, 范录平, 等. 早期介入运动想象疗法对急性脑卒中偏瘫患者下肢运动功能及日常生活活动能力的影响[J]. 临床神经病学杂志, 2016, 29(4): 296-298. ZHANG Y C, LI B, FAN L P, et al. Effects of early intervention motor imagery therapy on motor function and activities of daily living of hemiplegic patients with acute stroke[J]. Journal of Clinical Neurology, 2016, 29(4): 296-298. |
| [14] |
王文娟, 刘艳芳, 赵性泉. 脑出血治疗指南[J]. 中国卒中杂志, 2006, 1(12): 888-899. WANG W J, LIU Y F, ZHAO X Q. Guidelines for the treatment of cerebral hemorrhage[J]. Chinese Journal of Stroke, 2006, 1(12): 888-899. |
| [15] |
中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组. 中国急性缺血性脑卒中诊治指南2010[J]. 中国全科医学, 2011, 14(35): 4013-4017. Chinese Society of Neurology, Cerebrovascular Disease Group, Chinese Medical Association. Guidelines for diagnosis and treatment of acute ischemic stroke, 2010[J]. Chinese Journal of General Practice, 2011, 14(35): 4013-4017. |
| [16] |
杨帆, 桑德春, 张晓钰, 等. 运动想象疗法对脑卒中患者运动功能康复的效果[J]. 中国康复理论与实践, 2017, 23(9): 1081-1085. YANG F, SANG D C, ZHANG X Y, et al. Effect of motor imagery therapy on motor function rehabilitation of stroke patients[J]. Chinese Rehabilitation Theory and practice, 2017, 23(9): 1081-1085. |
| [17] |
梁雅慧, 公维军, 苏莹, 等. 卒中后疲劳相关影响因素研究[J]. 人民军医, 2015, 58(9): 1075-1076. LIANG Y H, GONG W J, SU Y, et al. Study on related influencing factors of post-stroke fatigue[J]. People's Military Medical, 2015, 58(9): 1075-1076. |
| [18] |
DUNCAN F, WU S, MEAD G E. Frequency and natural history of fatigue after stroke: a systematic review of longitudinal studies[J]. Journal of Psychosomatic Research, 2012, 73(1): 18-27. |
| [19] |
周月, 许虹. 运动想象疗法在脑卒中病人康复干预中的应用进展[J]. 护理研究, 2014, 28(34): 4235-4237. ZHOU Y, XU H. Application progress of motor imagery therapy in rehabilitation intervention of stroke patients[J]. Nursing Research, 2014, 28(12): 4235-4237. |
| [20] |
冉茂胜, 叶建军, 马东兵, 等. 运动想象疗法对急性脑梗死患者上肢瘫痪的效果及脑功能MRI的改变[J]. 临床神经病学杂志, 2013, 23(2): 102-104. RAN M S, YE J J, MA D B, et al. Effect of motor imagery therapy on upper limb paralysis in patients with acute cerebral infarction and changes of brain function MRI[J]. Journal of Clinical Neurology, 2013, 23(2): 102-104. |
| [21] |
赵飞, 鲍晓. 康复训练联合神经功能重建治疗仪对脑卒中后运动障碍患者的影响[J]. 中国当代医药, 2014, 21(15): 36-38. ZHAO F, BAO X. Effect of rehabilitation training combined with nerve function reconstruction therapy instrument on patients with post-stroke dyskinesia[J]. Chinese contemporary medicine, 2014, 21(15): 36-38. |
| [22] |
唐朝正, 丁政, 李春燕, 等. 运动想象结合任务导向训练对慢性期脑卒中患者上肢功能影响的随机对照研究[J]. 中华物理医学与康复杂志, 2014, 36(11): 832-837. TANG C Z, DING Z, LI C Y, et al. Effects of motor imagery combined with task-oriented training on the recovery of upper extremity function after stroke: a randomized controlled trial[J]. Chinese Journal of Physical Medicine and Rehabilitation, 2014, 36(11): 832-837. |
| [23] |
MILTON J, SMALL S L, SOLODKIN A. Imaging motor imagery: methodologi-cal issues related to expertise[J]. Methods, 2008, 45(4): 336-341. |
| [24] |
HAMEL M F, LAJOIE Y. Mental imagery, effects on static balance and attentional demands of the elderly[J]. Aging Clinical and Experimental Researchaging Clinical and Experimental Research, 2005, 17(3): 223-228. |
| [25] |
LOTZE M, COHEN L G. Volition and imagery in neurorehabilitation[J]. Cognitive&Behavioral Neurology, 2006, 19(3): 135-240. |
| [26] |
张鸿鑫. 六字诀对缺血性脑卒中偏瘫患者肺功能的影响[D]. 福州: 福建中医药大学, 2020. ZHANG H X. Effect of Liuzijue on pulmonary function in patients with hemiplegia due to ischemic stroke[D]. Fuzhou: Fujian University of Traditional Chinese Medicine, 2020. |
 2021, Vol. 40
2021, Vol. 40